Невус у ребенка
Невус у ребенка — это медицинский термин, который детские дерматологи применяют в отношении родинки. Причем любой. Как классической, характерной для очень многих малышей, так и редкого, даже экзотического вида. Невусы бывают небольшими и огромными, светлыми, почти незаметными и серыми, с выпуклой поверхностью и в форме пятна на коже. Новообразования доброкачественные. Они не болят, если и доставляют дискомфорт, то больше психологический.
Нередко родители приходят с ребенком к детскому дерматологу с просьбой удалить родинку. И подобная настороженность оправдана. Есть неблагоприятные факторы, под воздействием которых в невусе появляются атипичные клетки. Он изменяется, трансформируется в злокачественную опухоль, диагностируется рак — меланома. Такие случаи редки. Но они возможны, поэтому рекомендуется посетить врача для профилактического осмотра.
Причины появления невуса у ребенка
Теорий много, пока ни одна не имеет достаточной доказательной базы. Больше всего сторонников у генетической версии. Они считают, что причиной хаотичного расположения клеток с красящим пигментом (меланоцитов), являются разного рода мутации.
Одни аномалии наследственные. Ребенок получает от родителей дефектные генные сочетания, которые программируют предрасположенность к невусам. Возможны и случайные комбинации. Почему-то именно у этого ребенка появился аномальный генный набор.
Предрасполагающие факторы
Врожденные родинки у детей связаны с генами и неблагополучной беременностью. Приобретенные же могут быть вызваны такими факторами:
- травмами кожи;
- изменениями гормонального фона (при половом созревании);
- интенсивным ультрафиолетовым излучением;
- воздействием радиации;
- искусственным подавлением иммунитета с лечебными целями;
- эндокринными болезнями;
- неблагоприятной экологической обстановкой;
- склерозирующим лишаем.
Имеет значение и естественное снижение иммунитета, на фоне которого искажается течение целого ряда биохимических процессов. Защитные силы организма могут ослабевать из-за болезней, авитаминоза, стресса.

У некоторых препаратов, особенно гормонов, в списке возможных побочных эффектов есть гиперпигментация. Опосредованно они стимулируют производство мелатонина. Пигмент накапливается, образуется темное пятно. Бывает и иначе. Например, для химиотерапии преимущественно используются цитостатики — препараты, тормозящие клеточное деление. Затрагивает процесс и кожу. Ее клетки своевременно не обновляются, уровень мелатонина растет. Кожа темнеет.
Патогенез
Меланоцит — клетка, занятая производством мелатонина. Пигмент определяет, какого цвета у ребенка кожа, волосы, глаза. То же самое происходит и в клетках невуса, производство мелатонина не прекращается. Но есть отличия. Обычные меланоциты четко выстроены, как солдатская шеренга. Невусные клетки расположены гнездами, у них отсутствуют дендритные отростки для отвода меланина.
Когда развивается эмбрион, в эктодерме накапливаются меланоциты в зародышевых клетках — прародителях кожи. Это нормально. Но иногда предшественников меланоцитов на одном из участков становится с избытком. Из-за скученности они трансформируются в невусные клетки — формируется родинка.
Классификация
Систематизаций несколько. В основе одной лежит период появления новообразования. Реже невус у ребенка врожденный, с ним он уже появляется на свет, чаще — приобретенный. Последний возникает не просто так, а под влиянием неблагоприятных факторов.
Вторая классификация учитывает способности родинки меняться «в худшую сторону», озлокачествляться. Исходя из этого, она может быть меланомоопасной и немеланомоопасной. Третья классификация делит невусы по размерам:
- мелкий — менее 1,5 мм диаметром;
- средний — более 1,5 мм, но менее 10,0 мм;
- крупный — от 10,0 мм.
И, наконец, систематизируют кожные новообразования по расположению. Если пигментные клетки скопились в эпидермисе, родинка эпидермальная, в дерме — внутридермальная. Есть еще пограничная. Находится она на том участке, где сливаются дерма и эпидермис.
Разновидности и симптомы невусов у детей
Ни одна родинка не похожа на другую. Чтобы систематизировать разнообразные невусы у детей, дерматологи учли множество факторов. Это размеры, цвет, форма, локализация, гистологическое строение, распространенность, риск трансформации в меланому. И многое другое. Была проделана масштабная работа, ее итогом стала стройная, четкая, всеобъемлющая классификация. Выделяют следующие разновидности невуса:
- Пограничный пигментный. Образование меланомоопасное. Серый, коричневый либо черный узелок с плоской поверхностью диаметром до 10,0 мм. Волосяные фолликулы в пигментном невусе у ребенка не формируются, он абсолютно гладкий. Нет такого участка тела, на котором он не мог бы возникнуть. Ладони и подошвы не являются исключением. Часто элемент одиночный, лишь иногда встречается несколько невусов сразу.
- Гигантский пигментный. Размер у невуса внушительный — до 0,4 м. И это не предел, ведь когда растет ребенок, увеличивается и площадь сильно пигментированной кожи. Она серая, даже черная, с неровной поверхностью. По мере того как становится старше ребенок, на ней появляются волоски.
- Голубой (синий невус Ядассона-Тиче). Новообразование приобретенное. Чаще всего появляется в подростковом возрасте в период гормональных всплесков. Размеры у него не большие, около 1,0 см в диаметре, консистенция мягкая, поверхность гладкая, волос нет. Родинка обычно одна. Голубой невус у ребенка получил такое название из-за соответствующей окраски — всех оттенков синего.
- Меланоз Дюбрейля. У детей определяется редко, наиболее часто поражает людей трудоспособного и пенсионного возраста. Невус пограничный, склонный к злокачественному перерождению. Представляет собой возвышающееся над кожей пигментное пятно неправильной формы, диаметром не более 3,0 см. Сначала оно светло-коричневое. Далее начинается его постепенный рост (до 20,0 см) и потемнение. Окрашен невус неравномерно, к примеру, в середине и/или на краях черного пятна есть серые, коричневые, темно-бежевые места.
- Юношеская меланома. Несколько реже родинку называют невусом Шпица. Несмотря на грозное название, образование доброкачественное, но способно озлокачествляться. Правда, редко. Невус Шпица у ребенка не врожденный, он его приобретает по мере взросления. Причем кожа может резко начать меняться как в самом раннем детском возрасте, так и в потуберате. Внешне это розово-красная или желто-коричневая четко очерченная папула на лице, руке или ноге. Вначале только точка внезапно начинает увеличиваться, но процесс не постоянный. На 1,0 см рост останавливается.
- Линейный. Редкая патология, с которой малыш уже рождается. Структура у разрастаний линейно-цепочная, включает несколько объемных узелковых элементов, расположенных друг за другом. Общие размеры варьируются. В тяжелых случаях линейный невус у ребенка занимает всю левую или правую половину тела.
- Диспластический. Пигментное новообразование, подверженное малигнизации. У него причудливые, несколько размытые границы, неоднородная коричневая или черная окраска, плоская, слегка возвышающаяся над кожей поверхность с узелками. Ограничений в размерах, локализации и числе высыпаний нет.
- Невус Сеттона (Сетона). Внешний вид весьма специфический. Невус Сеттона у ребенка выглядит как темная точка в светлом полукруге. Первым появляется непосредственно родинка в форме красно-коричневого, молочно-коричневого или коричневого округлого узелка с четкими границами. На более позднем этапе рядом кожа становится неестественно белой. Один из вариантов родинки Сеттона — невус Рида у ребенка в виде гладкой блестящей темно-коричневой бляшки.
- Факоматоз Ота-Сато. Другое название — глазо-кожный меланоз, более точно описывающий характер патологии. Располагается он на лице, охватывает веко, щеку, верхнюю челюсть. Родинка односторонняя. Она очень крупная, темно-синяя, состоит из единственного пятна или образовалась при слиянии нескольких. Ее однозначно считают патологией, потому что ребенку или взрослому сложно принять такой дефект, качество жизни из-за него обычно низкое.
- Сальный (себорейная). Вскоре после рождения на клеточном уровне меняются сальные железы и волосяные фолликулы. Результатом становится плотное новообразование диаметром не более 9,0 см, гладкое, светло-розовое. Но таким оно будет не всегда. В подростковом возрасте сальный невус у ребенка растет вверх, на поверхности присутствует несколько бугорков. И это серьезная проблема, ведь излюбленные места опухолевидной родинки — лицо и шея.
- Невус Беккера. Патология типична именно для детей, возраст значения не имеет. В самом начале заявляет она о себе небольшими разрозненными коричневыми пятнами. Затем они объединяются. Возникает очаг с грубой сморщенной кожей до 20,0 см диаметром с пигментированными островками вокруг. В конце потуберата в невусе Беккера у ребенка активно растут толстые волосы.
Конечно же, нельзя умолчать о внутридермальном меланоцитарном невусе. Под столь пугающим названием скрывается обычная, классическая родинка, которая хотя бы в единственном экземпляре есть на теле почти каждого человека. Образование округлое, коричневое. Меланоцитарный невус у ребенка в норме не увеличивается.
Основываясь на наших наблюдениях, 1-2 из 100 девочек (у мальчиков крайне редко) с заболеваниями кожи невус является анемичным. Чаще приобретается он в первые годы жизни. Анемия не при чем. Многие знают, что у больных ею людей причиной бледной кожей становится дефицит железа. Анемичный невус у ребенка возникает не из-за нехватки микроэлемента. При должном уровне железа на определенном участке кожа аномально белая. У пятен обычно смазанные границы, находятся они и на лице, и на туловище.
Статистика неверна. Мы считаем, что nevus anemicus значительно более распространен. Просто изначально он появляется у детей со светлой кожей. Если где-то на теле есть белое пятнышко, то родители ему значения не придают. Хотя провериться не мешает. Гипопигментация связана с восприимчивостью сосудов к катехоламинам. Поэтому необходимо выяснить, нет ли других сосудистых нарушений.

Осложнения
Крупные родинки у детей — источник постоянного дискомфорта. Особенно при расположении в зонах, где они подвергаются трению. Новообразования кровоточат, возникают «благоприятные» условия для болезнетворных бактерий. Это опасно. Выраженное, длительное воспаление может запустить клеточную мутацию.
Грозное осложнение — меланома. Опухоль раковая, развивается из злокачественно переродившихся меланоцитов. Родители должны без промедления идти к врачу, если у сына или дочери родинка изменяется:
- быстро растет;
- поменяла цвет;
- начала изъязвляться;
- растрескалась;
- шелушится;
- зудит, болит, жжет;
- кровоточит;
- уплотнилась.
Также сообщалось о единичных случаях перерождения в рабдомиосаркому и липосаркому. Еще одно редкое осложнение — нейрокожный меланоз. Меланоциты начинают активно делиться в нервных структурах у детей с 2 лет и старше. Болезнь исключительно тяжелая. Исход часто неблагополучный, хотя как такового ракового процесса нет.
Диагностика невуса у ребенка
Проконсультироваться с врачом можно и на дому. Он проведет внешний осмотр маленького пациента, изучит личную и семейную историю болезней. Информативен опрос. Если образование возникло после рождения, нужно рассказать врачу, что этому предшествовало. К примеру, на этом месте был ожог, аллергическая сыпь или очаг кожной инфекции.
Отличить злокачественный невус и доброкачественную родинку получится только в клинике. Базовые методы:
- гистология мазка при наличии на новообразовании трещин;
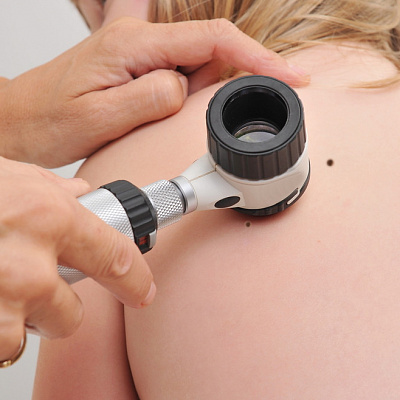
- эпилюминисцентная микроскопия;
- компьютерная диагностика.
Биопсия строго запрещена. Введение иглы в толщу образования может стать толчком к озлокачествлению.
Удаление невуса у детей
Терапия амбулаторно-домашняя, госпитализация не нужно. В стенах клиники проходят основные мероприятия по удалению родинки, дома родители занимаются восстановлением кожи. Нужны и промежуточные осмотры. Так что несколько раз придется посетить курирующего врача, чтобы оценить динамику выздоровления маленького пациента.
Причин для удаления две — высокая онкогенность и психологический дискомфорт. Какие варианты лечения невуса у детей будут максимально эффективными и безопасными, решают дерматологи. Лучшие методики:
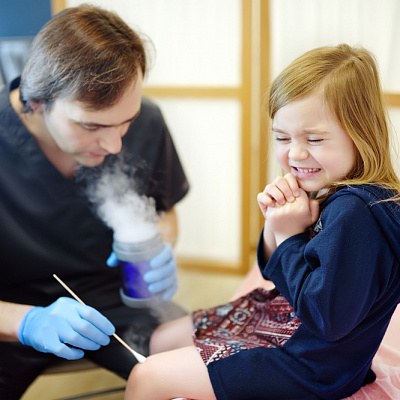
- криодеструкция — разрушение родинки жидким азотом, создающим сверхнизкие температуры;
- электрокоагуляции — использование высокочастотного тока для деструкции тканей;
- сведение невуса лазером;
- иссечение новообразования с помощью прибора-сургитрона, генерирующего радиоволны.
После процедуры проводится коротким курсом антибиотикотерапия, чтобы предупредить бактериальные осложнения.
Прогноз и профилактика
В большинстве случаев у родителей нет причин для тревог и волнений. Малыша родинка не потревожит. Врач может порекомендовать удалить объемный невус, стоит довериться его опыту. Исход нередко неблагополучный, если в толще новообразования зародилась меланома. Из-за такой маскировки обнаружить ее на начальных стадиях непросто. Выход есть. При предрасположенности к малигнизации, 1-2 раза в год следует проходить профилактическое обследование.
Пока непонятны причины врожденного невуса у ребенка, генетическая предрасположенность и проблемы во время вынашивания беременности только предполагаемые «провокаторы». Но стоить их учесть. Не помешает консультация генетика и акушера-гинеколога. Необходимо тщательно готовиться к зачатию обоим партнерам:
- укрепить здоровье;
- пролечить или компенсировать имеющиеся заболевания;
- воздерживаться от алкоголя и сигарет.
Беременным нужно принимать витамины, не перетруждаться психоэмоционально и физически, не забывать о масках и частом мытье рук в холодное время года. Профилактика приобретенных невусов у детей стандартна. Необходим крепкий иммунитет. Сформировать его помогут полноценное питание, достаточные физические нагрузки, исключение стрессов. Если родинка уже есть и довольно крупная, то не следует долго находиться под открытым солнцем.
Источники
- Коллер Й. Пигментные невусы у детей. Дерматолог (Русскоязычная версия журнала Hautarzt). 2012; 3: 231-241.
- Быстров А.В., Гассан Т.А., Соболева Е.Ю., Исаев И.В., Макарова О.В., Маслов В.В. Хирургическое лечение врожденных пигментных невусов у детей. Детская больница. 2010; 4: 26—30.
- Воздвиженский И.С. Хирургическое лечение врожденных и приобретенных косметических дефектов у детей. Дис. М.; 2006.
- Топало В.М. Пигментные невусы лица. - Кишенев: Штиинца, 1985. - С. 15.
- Quaba AA, Wallace AF. The incidence of malignant melanoma (0 to 15 years of age) arising in «large» congenital nevocellular nevi. Plast. Reconstr. Surg. 1986; 78: 174-181.

Ответы на вопросы
Нужно ли удалять невус у ребенка, если ничего не беспокоит?
Решать будет врач. Когда существует вероятность перерождения в раковую опухоль, родинка подлежит удалению. Что относится к факторам риска? Прежде всего, неблагополучный семейный анамнез. Если у одного из родственников на каком-либо жизненном этапе была диагностирована меланома, то выжидать родителям не стоит. Также больше рискуют дети с повышенной чувствительностью к солнечному свету, большими и гигантскими невусами. Значим иммунитет. Когда он крепостью не отличается, иммунная система не в силах блокировать клеточные мутации.
Правда, что подозрительную родинку у ребенка можно удалять только скальпелем?
Да, это так. В ходе диагностики врач выясняет, что невус на коже близок к предраковому состоянию или уже им является. Действовать нужно быстро и радикально. На помощь приходят хирурги, иссекают родинку и малое количество соседних тканей. Только так можно быть уверенным на 100%, что ни одна клетка в ране не осталась. Иначе неминуем рецидив. Клетка начнет делиться, рано или поздно на коже появится образование. Или невус, или уже меланома.
Могут родинки у детей появляться после инфекций?
Могут. Но должно совпасть два фактора — слабый общий иммунитет у ребенка и повреждение кожи. Природа последней малозначима. После внедрения в ранку бактерий, вирусов, грибков развивается инфекционно-воспалительный процесс. Кожа отекает, краснеет, болит, из-за низкого иммунитета способна загноиться, заживает очень медленно. И не без последствий. У одних детей остаются шрамики, у других появляются темные пятна.
Каждый ребенок рождается с невусом?
Совсем нет. Врожденные невусы есть у 1 из 10 малышей. У грудничков они появляются исключительно редко, ведь родители тщательно оберегают их от всех неблагоприятных воздействий. А вот затем на том или ином участке тела начинают формироваться родинки. К 15 годам они есть уже у 9 из 10 детей и далеко не в единственном экземпляре, их количество продолжает увеличиваться. А после 30-35 лет процесс идет уже обратный. Родинок становится все меньше и меньше.
Заболевания по направлению Детский дерматолог
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава