Пеленочный дерматит у детей
Пеленочный дерматит — острая реакция кожи, которая проявляет себя покраснением, сыпью, локальными нарушениями целостности в месте контакта с пеленкой. Чаще патология возникает у детей первого года жизни. Становится причиной явного беспокойства, особенно у молодых родителей. Кожа, без явных на то причин, покраснела. Ребенок стал капризным. Не дает провести гигиенические процедуры, громко кричит и плачет. Отказывается от кормления и плохо спит. Но на самом деле, все не так страшно. Заболевание лечится. Причем довольно неплохо.
Молодым родителям достаточно обратиться к педиатру или дерматологу. Специалист осмотрит кожу и тут же выставит диагноз, назначит лечение. Мама или папа несколько дней помажут раздраженную кожу. Покраснение пройдет, малыш успокоится.
Причины пеленочного дерматита
Столкнулся с проблемой пеленочного дерматита у новорожденных, маленьких детей без малого каждый родитель. У одних малышей болезнь протекает легко, в форме незначительного покраснения кожи. С таким мамы и папы чаще справляются самостоятельно. У других же детей симптом настолько выражен, что без помощи специалиста не обойтись. В целом, при опросе родителей, каждые вторые мамы и папы отмечают у своего малыша подобные симптомы. Поэтому сама проблема и пути ее решения на сегодняшний день не теряют своей актуальности.
Достоверно известно, что единой причины пеленочного дерматита у детей не существует. Обусловлено поражение целым рядом разных по своему действию факторов. К таким нужно отнести:
- химические (контакт кожи с мочой, калом);
- механические (трение об пеленку, подгузник);
- температурные (перегревание, запревание);
- физические (высокая влажность);
- анатомо-физиологические (кожа у ребенка отличается от таковой у взрослого, больше подвержена различным воздействиям).
Пеленочный дерматит — сочетание действия всех перечисленных выше причин. И еще, помимо них, нескольких предрасполагающих факторов.
Предрасполагающие факторы
- редкая смена подгузников;
- использование агрессивных моющих средств;
- недостаточное выполаскивание пеленок;
- отсутствие их термической обработки утюгом после стирки;
- неправильно подобранные средства для интимной гигиены;
- снижение общих защитных сил организма;
- применение антибактериальных средств;
- повышенная чувствительность к аллергенам;
- недостаточная гигиена наружных половых органов;
- поражения желудочно-кишечного тракта, проявляющие себя многократной диареей.
Патогенез
Как уже выше упоминалось, кожа младенца, ребенка первого года жизни сильно отличается от таковой у взрослого. Что, собственно, и является основой развития пеленочного дерматита.
Итак, у взрослых достаточное водное насыщение кожи, липиды. Водородный показатель колеблется в пределах от 4.5 до 6.0. В таких условиях отлично функционируют ферменты самой кожи, правильно работает иммунная система. Поддерживается определенное соотношение микроорганизмов, нет усиленного размножения условно-патогенной флоры. Дерматит не развивается.
У детей же водородный показатель выше. Упомянутый водно-липидный барьер работает не так хорошо. В таких условиях активируются ферменты пищеварительной системы. Кожа увлажняется, преет, нарушается ее защитный барьер. Развивается собственно воспалительный процесс. При длительном существовании такого поражения присоединяется еще и микробная инфекция. Размножаются циркулирующие в организме кандиды, тем самым к неинфекционному воспалению присоединяется грибковая инфекция. И лечение ее уже будет куда более трудным и проблематичным.
Классификация
Пеленочный дерматит у новорожденного, ребенка первого года жизни может существовать в 3 формах:
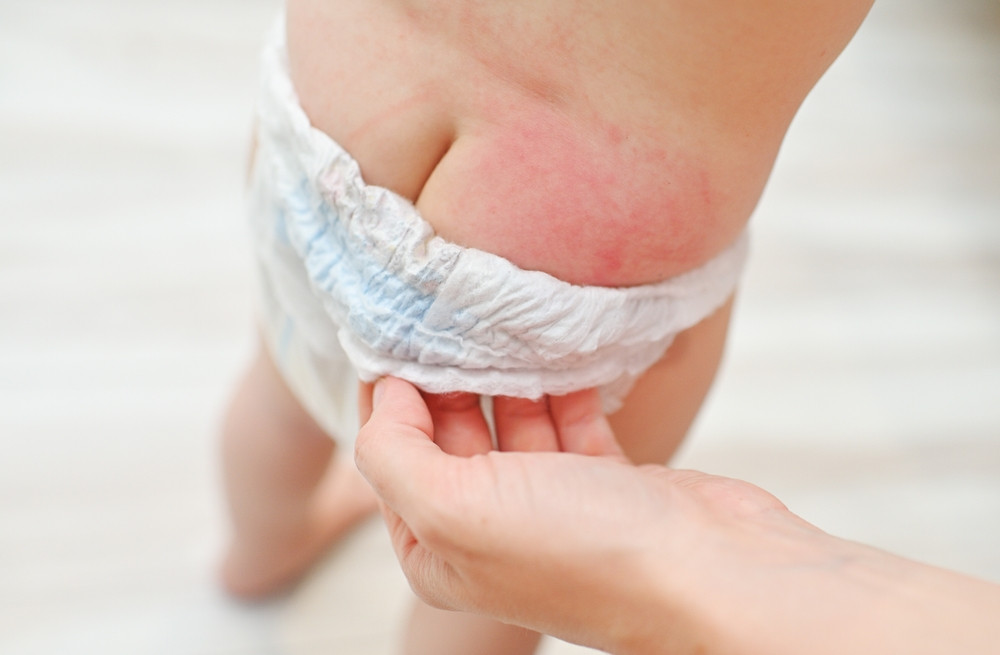
- Собственно пеленочный дерматит – самая простая в лечении и наиболее часто встречаемая форма поражения. Обусловлена таковая мацерацией кожи поверхностью подгузника, пеленки. Контактом кожи с уриной. Родители малыша отмечают локальное покраснение, красные небольшие пятнышки по типу сыпи. Локализуются последние больше в ягодичной области, по передней и задней поверхности животика, во внутренних складках бедра.
- Ирритантный дерматит. Чаще встречается у детей, страдающих от послабления стула, частой диареи. Или же появляется он в период острого течения энтеровирусных инфекций. Заболевание проявляет себя ярко выраженным покраснением кожи, шелушением. При прогрессировании, на фоне первичной гиперемии образуются папулы, пустулы. Вплоть до вскрытия последних с образованием эрозированных поверхностей. Локализуются подобные высыпания в области гениталий: складка между ягодицами, лобок, нижняя треть живота.
- Пеленочный дерматит, осложненный кандидозом. Эта форма развивается при отсутствии лечения простого течения заболевания. Родители замечают отчётливо гиперемированные очаги поражения, с нарушением целостности кожи. Края элементов сыпи приподняты. Поверхность кожи влажная. Определяются везикулы, пустулы. Локализация таких изменений – гениталии, нижняя треть живота, бедра. Поражение может выходить далеко за пределы подгузника или пеленки.
Различают патологию и по степеням поражения кожных покровов. А именно:
- Лёгкая. Для этой формы пеленочного дерматита у грудничка характерно небольшое покраснение тканей, следы от мацерации кожи. Но участок поражения небольшой, не более 10%. Ребенок ведет себя активно. Не капризничает, не плачет. Никакого дискомфорта или болезненности патология не доставляет.
- Средняя степень тяжести. Здесь уже покраснение более выражено. Отчётливо определяется мацерация, возможны даже эрозированные поверхности. По площади поражение затрагивает более 10% от всех поверхности под пелёнкой, памперсом. Малыш капризничает, плачет, отказывается от еды. Но некритично. Часто забывает о дискомфорте, отвлекается.
- Среднетяжёлая. Заболевание продолжает прогрессировать. Эритема ярко выражена. Также характерна мацерация. Определяются множественные эрозии. Ребенок крайне беспокойный. Все время плачет. Сильно выражен болевой синдром.
- Тяжёлая. По всей поверхности кожи под памперсом множественные эрозии или даже язвенные поражения. Неприятные ощущения, боль крайне интенсивны, что не может не отразиться на состоянии малыша.
Симптомы, как выглядит пеленочный дерматит
Особым клиническим разнообразием пеленочный дерматит у девочек или у маленьких мальчиков не отличается.
Сначала кожа в области подгузника становится красноватой. Затем, по мере прогрессирования воспаления, красной, ярко-гиперемированной. Ещё позднее возникают эрозии, язвенные дефекты. Могут появляться папулы (небольшие узелки), везикулы (пузырьки, которые самостоятельно лопаются и оставляют после себя эрозированные поверхности) и пустулы (небольшие гнойнички). Такие элементы сыпи заживают корочками. Последние отпадают, остаётся на их месте “новая” неповреждённая кожа.
Естественно, все перечисленные проявления тревожат малыша. Ребенок плачет, капризничает. Мало спит. Особенно сложно родителям провести гигиенические процедуры. Мама или папа, вместо воды используют влажные салфетки, тем самым усугубляют поражение. До момента обращения к врачу, подбора верной терапии заболевания или пока специалист не обучит правилам ухода за кожей младенца, пеленочный дерматит на попе, в паху, на животике будет прогрессировать.
Осложнения пеленочного дерматита
Осложнения пеленочного дерматита, к сожалению, редкими не назовешь. Родители пытаются сами лечить поражение кожи. Скупают в аптеке всевозможные мази и кремы, но чаще добиваются не улучшения, а только ухудшения состояния.
Во-первых, может присоединиться грибковая инфекция. Особенно опасна такая у недоношенных, ослабленных детей ввиду того, что возрастает вероятность системного кандидозного поражения. Распространяться инфекция может на полость рта. Тогда малыш будет плохо глотать, на языке, дёснах появится белесоватый налет. Возможно нарушение органа зрения или слуха также грибкового генеза. Или даже признаки общей интоксикации.
Второе частое осложнение – присоединение бактериальной инфекции. Она же пиодермия. На коже образуется огромное число пустул, пузырьков, заполненных гноем. Опять же, у недоношенных, ослабленных детей таковые могут сливаться с образованием абсцессов или даже флегмон. Это состояние уже крайне опасно. Требует немедленного вскрытия гнойника, массивной системной антибактериальной терапии. Может привести к сепсису или даже печальным последствиям.
Исходя из столь опасных осложнений, родителям, пусть даже опытным, при появлении пеленочной сыпи лучше обратиться к специалисту. Подобрать верное лечение своего малыша, тем самым исключить риск развития даже жизнеугрожающих состояний.
Диагностика
Диагностика сыпи от памперса у ребенка – обыденность любого педиатра. Родителям нужно позвонить в клинику, вызвать врача на дом. Специалист приедет, осмотрит участок поражения кожи, задаст ряд вопросов. Когда появилась сыпь? Как ведет себя ребенок? Какой стул? На каком вскармливании находился малыш? Какие гигиенические средства родители применяют для мытья? Как часто моют? Используют ли влажные салфетки? Если да, то с каким составом? Болел от недавно ребенок? Принимал ли антибактериальные средства? Эта информация позволит врачу уже на первичной консультации выбрать правильную тактику лечения. Рассказать родителям о мерах профилактики рецидива состояния.
Дообследование применяется редко. Только при подозрении на аллергический характер сыпи, присоединение вторичной инфекции. Врач может предложить:
- общий анализ крови;
- взятие соскоба с пораженной поверхности;
- мазок-отпечаток с поверхности участка поражения;
- определение выявленных микроорганизмов на чувствительность к лекарственным средствам.
При хроническом послаблении стула потребуются ещё и исследования на предмет причины нарушения работы кишечника. Объем таких определит лечащий врач.
Лечение пеленочного дерматита у детей
Терапию воспалительного заболевания кожи назначает педиатр. Или же дерматолог. Госпитализации в больницу, если патология протекает без осложнений, не требуется. Родителям достаточно дома обрабатывать участки поражения, особо тщательно отнестись к соблюдению правил ухода за кожей.
Чем лечить пеленочный дерматит:
- родителям необходимо обрабатывать кожу генитальной области растворами антисептиков. Это уменьшит риск присоединения вторичной инфекции;
- наносить заживляющие мази (с декспантенолом, с оксидом цинка, витамином А);
- мазевые средства с антибактериальным эффектом применяются при бактериальном поражении;
- местные антимикотики при присоединении грибковой инфекции;
- в клинических рекомендациях пеленочного дерматита указывается и возможность применения глюкокортикоидов. Назначаются таковые при недостаточной эффективности перечисленных выше лекарственных средств.
Системная терапия заболевания, опять же если говорить о неосложненном течении, практически не применяется.

Не стоит наносить мазь на кожу толстым слоем и потом закрывать ее подгузником. Такие действия лишь усугубят воспалительный процесс. Врачи рекомендуют мамам растирать крем сначала по своей коже, а затем его остатки использовать малышу. Некоторое время оставить ребенка без памперса. Дать время средству впитаться.
Как ухаживать за кожей в период обострения заболевания:
- отказаться от влажных салфеток;
- постараться не использовать памперсы, лучше давать ребенку ходить в хлопковых трусиках;
- после мытья высушивать кожу мягким полотенцем;
- после каждого акта дефекации подмывать ребенка чистой проточной водой;
- не применять или использовать как можно меньше мыла, моющие средства для интимной гигиены.
Неосложненный пеленочный дерматит проходит самостоятельно за 2-4 дня. Естественно, при условии, что родители будут соблюдать правила ухода за кожей. В то время как запущенные стадии, с присоединением бактериальной, грибковой инфекции подлежат длительному лечению. До нескольких недель.
Прогноз и профилактика пеленочного дерматита
Прогноз поражения кожи благоприятный. При своевременно начатом лечении заболевание быстро разрешается. Ребенок и не успевает понять, что его что-либо беспокоило. Тяжёлые случаи течения, осложнения встречаются не так часто. Исход в таких будет зависеть от общего состояния малыша, своевременности лечения, выбора правильной тактики терапии. Как правило, болезнь также заканчивается благоприятно.
Профилактика патологии особых сложностей не представляет. Для снижения риска развития опрелостей, дерматита специалисты рекомендуют:
- Чаще менять памперсы. Не реже раза в 2-3 часов и по мере необходимости, после мочеиспускания, опорожнения кишечника.
- Стараться меньше использовать влажные салфетки. Особенно с ароматизаторами, спиртом и другими добавками.
- Воздушные ванночки. Родителям рекомендуется почаще оставлять ребёнка без подгузника. Особенно в жаркую погоду.
- Наносить защитные средства для кожи при каждой смене памперса.
- Тщательный выбор средств для интимной гигиены. Лучше, чтобы это была обычная вода. По необходимости можно применять мыла, детские гели с нейтральным pH без отдушек, ароматизаторов.
- После мытья не тереть кожу, а аккуратно промакивать ее сухой салфеткой, хлопковым мягким полотенцем.
- Обращаться к врачу при появлении первых признаков раздражения кожи, не дожидаясь запущенных стадий развития пеленочного дерматита.
Наше исследование показало, что средством выбора лечения и профилактики пеленочного дерматита являются мази, крема с декспантенолом. Препарат легко впитывается в кожу, превращается в пантотеновую кислоту. Путем цепочки биохимических реакций:
- стимулирует регенерацию клеток, обеспечивая хорошее заживление поврежденных тканей;
- подавляет синтез свободных радикалов,
- уменьшает интенсивность окислительного стресса;
- купирует происходящие в коже воспалительные процессы.
При систематическом применении кремов, мазей на основе декспантенола риск развития пелёночного дерматита у ребенка сводится практически к нулю.

Источники
- Касихина Е.И., «Пеленочный дерматит: факторы риска, особенности течения, лечения и профилактики», 2017.
- Бокова Т.А. «Памперсный (пеленочный) дерматит у новорожденного современные подходы к профилактике и лечению», 2018.
- Делягин В.М. «Пеленочный дерматит», 2013.

Ответы на вопросы
Что лучше помогает от пеленочного дерматита: мазь, крем или присыпка?
Пелёночный дерматит лучше лечить кремом или мазью. Крем имеет более легкую текстуру. Используется в начальных стадиях поражения кожи, часто применяется для профилактики раздражения. Мазь врачи больше назначают для лечения дерматита от умеренной до тяжелой степени. Присыпка же не используется под подгузник вовсе. Она адсорбирует жидкость, превращается в плотные, каменистые конгломераты, которые сами по себе раздражают кожные покровы. Как результат, болезнь не проходит, а наоборот прогрессирует.
Может ли дерматит от подгузников пройти самостоятельно?
Да, может. Но только если речь идет о лёгкой стадии его течения. Родителям достаточно меньше надевать памперсы, внедрить в жизнь правила профилактики дерматита. С профилактической целью смазывать кожу гениталий кремом с содержанием декспантенола. Раздражение, при соблюдении перечисленных правил, пройдет в течение 3-4 дней. И, напротив, если ничего не делать, факторы риска дерматита продолжат воздействовать на генитальную область, болезнь будет прогрессировать. Непременно станет причиной осложнений.
Можно ли с дерматитом делать травяные ванночки?
Да, можно. Посидеть в ванночках, в целом, будет неплохо. Это могут быть отвары ромашки, календулы или любые другие сборы. В таз нужно налить тёплой воды, сделать не слишком концентрированный раствор. На 10-15 минут усадить ребёнка. Отвары трав немного снимают воспалительный процесс, уменьшают раздражение кожи.
Как выбрать подгузники, чтобы не было пеленочного дерматита?
Некоторые моменты в выборе подгузников действительно играют роль в развитии пеленочного дерматита. А именно:
- Стоит выбирать изделия, меньше сдавливающие кожу. Подходящего под рост, вес малыша размера.
- С хорошей впитывающей способностью. Чем больше подгузник может впитать мочи, тем меньше риск раздражения кожи.
- Лучше выбрать изделия с индикатором наполнения. Если подгузник сухой, полоска будет одного цвета. По мере наполнения окраска изменится. Так родителям будет проще оценивать необходимость смены изделия.
- Материал. Внутренний слой должен быть максимально мягким. Лучше выбирать подгузники без ароматизаторов.
Заболевания по направлению Детский дерматолог
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава












