Пролежни
Пролежни – это локальные повреждения кожи, возникающие вследствие длительного сдавления и нарушения микроциркуляции. Чаще всего они встречаются у лежачих больных в местах, где кость близко прилегает к коже, таких как крестцово-копчиковая область, пятки и локтевые суставы. Эти поражения могут варьировать от легкого покраснения до глубоких ран и нередко осложняются некрозом или воспалительным процессом.
Диагностика и лечение осуществляются врачом-хирургом. Специалисту для диагностики достаточно физикального осмотра, тогда как терапия требует сложного ухода. Важно соблюдать правила профилактики, включая ежедневные перевязки. На начальных этапах перевязки могут выполнять родственники или сиделки, но при запущенных стадиях необходимо оперативное вмешательство медицинских работников. Заболевание легче предотвратить, чем лечить.
Прайс на услуги
- Хирургическая обработка раны (повреждения кожи) — 1 200 руб.
- Наложение асептической повязки при нарушении целостности кожных покровов — 1 700 руб.
- Наложение поверхностно-активной повязки (пленки) при нарушении целостности кожных покровов — 2 100 руб.
- Накожное применение лекарственных препаратов — 1 100 руб.
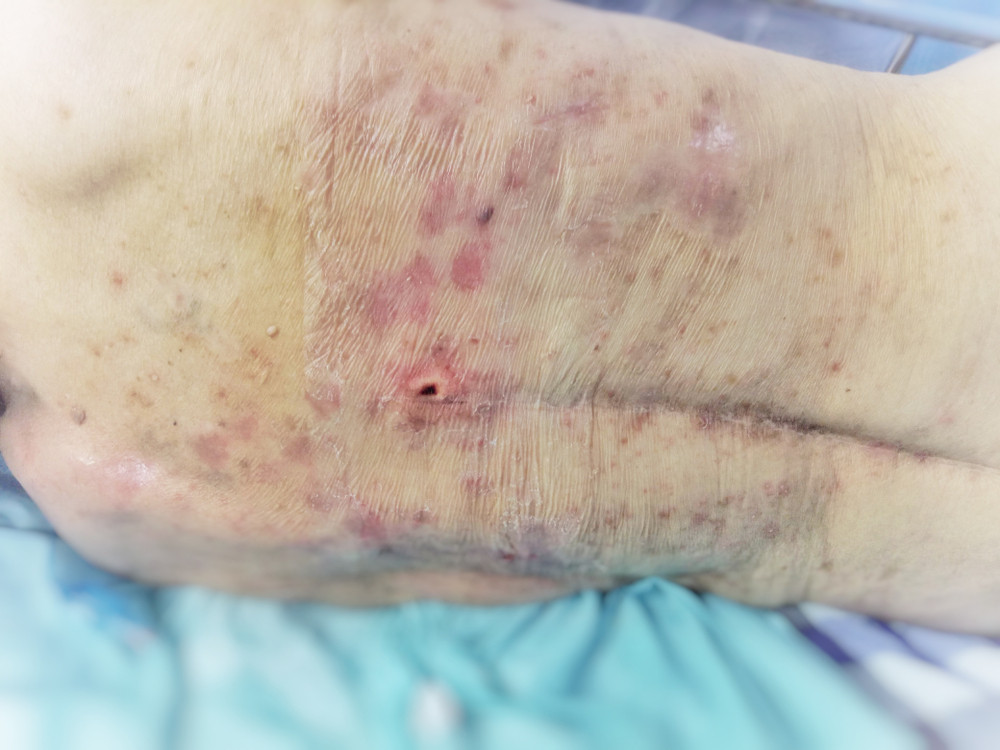
Причины пролежней
Причина развития пролежней может быть только одна – малая мобильность пациента или вовсе не отсутствие. А вот состояний, провоцирующих обездвиженность уже куда больше. К таким стоит отнести:
- когнитивное снижение;
- инфаркты головного мозга;
- нарушения церебрального кровообращения;
- перенесенные черепно-мозговые травмы;
- перенесенные хирургические вмешательства на головном мозге;
- новообразования структур центральной нервной системы;
- метастатическое поражение органа;
- злокачественные новообразования в терминальные стадиях своего развития;
- травматические повреждения костных структур: нижние конечности, позвоночный столб;
- травматические поражения спинного мозга.
Факторы риска развития пролежней
Все факторы риска развития пролежней может разделить на внешние и внутренние. Первые из перечисленных можно устранить. Достаточно лишь обеспечить правильный, должный уход за лежачим пациентом. От внутренних же факторов риска избавиться невозможно.
Внешние факторы:
- Нахождение в подгузниках. Кожа в изделиях сама по себе “не дышит”. Появляются опрелости.
- Редкая смена подгузников. Влажная среда, действие на кожу биологических жидкостей быстро приводит к образованию повреждения.
- Использование мазей и растворов, неподходящие для ухода за кожей лежачих пациентов. К примеру, пересушивание органа бриллиантовым зелёным, детскими присыпками.
- Скомканность постельного белья. Пациент сам не способен его расправить. В местах складок больше давления, быстрее формируются пролежни.
- Недостаточный режим питания. Лежачие больные особенно нуждаются в белковой пище для поддержания питания мышечной массы. Ограничение такового – путь к атрофии мышц.
- Отсутствие массажа. Опять же, для исключения атрофии мышц рекомендуются ежедневные массажные движения. Растирание, разминание и прочее. Последние заставят волокна сокращаться. Поддерживать хотя бы минимальный тонус.
- Глубокие пролежни у пожилых появляются ввиду отсутствия передвижения. Неподвижного человека необходимо поворачивать с одного бока на другой, со спины на бок не реже одного раза в 2-4 часа.
- Высокая или низкая температура в комнате, низкая или высокая влажность воздуха.
- Использование одежды из синтетического материала. Искусственные ткани не пропускают воздух, плохо впитывают жидкость, электризуются. Чем повышают вероятность механического поражения кожных покровов.
Внутренние факторы:
- кахексия;
- избыточная масса тела может встречаться у пациентов, обездвиженность у которых наступила не так давно;
- обезвоживание способствует пересушиванию кожи, быстрее формируются пролежни;
- невозможность собственно передвижения;
- двигательное возбуждение диагностируется у пациентов с болевым синдромом или с когнитивным снижением. Родственникам нередко приходится фиксировать конечности для исключения нанесения ущерба самому себе;
- невозможность контроля функции тазовых органов;
- возрастные изменения кожи. С течением времени появляется сухость, дряблость, снижение тургора и эластичности;
- нарушение периферического кровообращения ввиду атеросклеротического поражения артерий, сахарного диабета, системных заболеваний сердечно-сосудистой системы, органов дыхания;
- изменения иннервации обусловленные сахарным диабетом, полинейропатией, перенесенными инфарктами головного мозга, нарушением мозгового кровообращения;
- иммуносупрессивные состояния ограничивают скорость заживления ран, трофических изменений.
Механизм образования пролежней
Механизм образования пролежней формируют сразу несколько факторов: длительное сдавление, нарушение кровообращения и как следствие питания кожи.
По мере того, как человек перестает двигаться, работа мышц нарушается. Сперва наступает их гипотрофия, затем атрофия. Слой мышечной ткани истончается. Уменьшается объем и подкожно-жировой клетчатки. На фоне всего этого костные структуры выступают на поверхность кожи. Сдавливают ее. Закупоривают кровеносные сосуды. Оказывают воздействие на нервные окончания. Ввиду плохого питания и давления трофика в ограниченном очаге нарушается. Формируется пролежень.
Классификация пролежней
В практической медицине применяется классификация пролежней по стадиям и степеням.
Стадии пролежней
1 стадия
На этом этапе на коже появляется четко очерченное красное пятно. Эритема. При надавливании появляется бледность, но цвет в этой зоне быстро возвращается вновь. Повреждения кожных покровов нет.
Ткань вокруг эритемы болезненная при пальпации. Незначительно уплотнена. Локальная температура может быть повышена.
2 стадия
Эта стадия уже характеризуется поражением эпидермиса. Сопровождается его отслойкой. Могут появляться пузыри, заполненные серозной жидкостью. После вскрытия оставляют после себя поверхностную язву. Или же, последняя образуется без стадии пузыря. Поражение распространяется на подкожно-жировую клетчатку. При пальпации пролежень кровоточит. Характерна отечность окружающих тканей.
3 стадия
Пролежень на этой стадии поражает уже все мягкие ткани, доходит до мышечного слоя и его фасций, костных структур, но не вовлекает их в патологический процесс. Рана выглядит довольно большой, края подрыты, обнаруживаются туннельные ходы. Характерна экссудация – выделение жидкости, которую формирует протекающий в данной области воспалительный процесс. Нередко повреждение на этом этапе развития покрыто некротическим струпом (образованием, при котором клетки отмирают).
4 стадия
На этой стадии декубитальная язва затрагивает глубоко лежащие структуры: кости, мышцы, фасции. При вовлечении их в патологический процесс возможен некроз мышечной ткани, остеомиелит, фасциит.
Пролежень выглядит глубоким. Края также подрыты, туннельные ходы есть в абсолютном большинстве случаев. Струп, напротив, если и обнаруживается, то занимает малую часть поражения. Но зато определяется много фибрина – воспалительного компонента язвы, который и поддерживает патологический процесс. Возможно выделение гноя.
Неклассифицируемая стадия
На этой стадии в месте поражения определяется плотный некротический струп. Определить интенсивность поражения тканей под таковым невозможно. Поэтому сперва врач удаляет ткани, если это возможно. И только затем оценивает распространение декубитальной язвы.
Степени пролежней
В отечественной литературе встречается классификация и по степеням. Предложена она российскими учёными Бабич и Коган. Согласно ей, выделяют 5 степеней развития пролежней:
- Поверхностный.
- Глубокий.
- Глубокий с боковыми карманами.
- Глубокий с остеомиелитом прилегающих костей.
- Пролежень рубца.
Симптомы пролежней
Основным симптом пролежня является собственно изменение кожи. Как следует из классификации по стадиям, от незначительного покраснения до остеомиелита. Пациенты в сознании, с достаточными когнитивными способностями могут жаловаться на боль, дискомфорт, онеменение. Мокрое пятно на постели в месте повреждения кожи. Но, в большинстве своем, обнаруживаются изменения случайно. Во время переворачивания лежачего больного, смены подгузника или мытья.
При отсутствии своевременного лечения пролежень развивается, ткани продолжают воспаляться, что приводит к появлению признаков общей интоксикации. Определяется повышение температуры тела, слабость, недомогание. Лежачий человек больше спит, теряет аппетит. Медленно угасает.
Места образования пролежней
По сути, пролежни у лежачих больных могут образовываться на любых участках тела. Но есть несколько локализаций, на которых возникают они значительно чаще. Обусловлены они выступами на кожу костных структур. Это может быть:
- крестец;
- копчик;
- лопатка;
- колено;
- рёбра;
- пальцы ног, стопы;
- гребень подвздошной кости;
- седалищные бугры;
- область плечевых и локтевых суставов;
- вертел бедренной кости;
- затылок;
- если причиной пролежня являются гипсовые повязки, обнаруживаться трофические изменения могут на любых участках тела. Голеностопные суставы, предплечье, наружная поверхность бедра и другие.
Подкожно-жировой клетчатки, особенно у истощенных пациентов, немного. Кость сдавливает кожу. По описанному выше механизму провоцирует пролежень.
Осложнения пролежней
Пролежни, даже несмотря на всю профилактику и проводимую терапию, крайне сложно поддаются лечению. Человек продолжает лежать, интенсивность изменений в организме нарастает. Добиться заживления весьма непросто. В то время как прогрессирование патологического процесса не заставляет себя долго ждать. Становится причиной развития немалого числа осложнений.
Среди наиболее часто встречающихся последствий пролежней стоит выделить инфицирование в различных формах его течения. Добиться стерильных условий дома, даже с использованием одноразовых медицинских инструментов, абсолютно невозможно. Кроме того, пациент ворочается. Повязка сменяет положение. Рана постоянно оказывается открытой. Все это влечет за собой присоединение вторичной инфекции.
Все это имеет крайне тяжелые последствия:
- Локальное инфицирование: покраснение тканей, увеличение количества прозрачных или желтоватых выделений.
- Формирование флегмоны, абсцесса. Помимо присоединения обильного выделения гноя из раны, нарастает общая интоксикация. Повышается температура тела, ухудшается общее состояние, обнаруживаются изменения в анализах крови. До дренирования гнойника состояние пациента не улучшается.
- Остеомиелит – вовлечения в патологический процесс прилежащих костей и костного мозга. Под действием воспалительного компонента структуры разрушаются. Возможны патологические переломы. Заболевание протекает с субфебрильной температурой, локальным болевым синдромом. Явных признаков интоксикации организма нет.
- Симптом системного воспалительного ответа (он же сепсис). При отсутствии своевременного лечения микроорганизмы попадают в системный кровоток. Стимулируют массовый воспалительный иммунный ответ с формированием токсико-инфекционных реакций. Нарушается кровообращение в жизненно важных органах и тканях. Формируется полиорганная недостаточность. Если немедленно не начать лечение, состояние быстро заканчивается фатально.
Диагностика пролежней
Диагностика пролежней сложностей не представляет. Находящихся на стационарном лечении хирург осматривает ежедневно. При наличии признаков механического поражения кожи выставляет пациенту диагноз и назначает соответствующее лечение.
Если у вас имеются тяжелые лежачие родственники, можно вызвать хирурга на дом. Детально изучив состояние собственно пролежня, оценив жизненно важные функции организма, специалист определяет тактику лечения, даст рекомендации по уходу.
Все прочие исследования больше необходимы для выявления системных осложнений состояния. К ним относятся следующие этапы диагностики декубитальной язвы:
- Беседа с пациентом. Или, чаще, с его родственниками. Врач спрашивает, когда появился пролежень, как развивался со временем. Пробовали ли близкие его лечить. Уточняет о выполнении правил профилактики трофических нарушений.
- Оценка состояния пролежня. Хирург определяет локализацию, оценивает края раны. С помощью стерильных инструментов проверяет язву на наличие туннельных ходов, отделяемого, измеряет глубину поражения тканей. Вовлечены ли в патологический процесс костные структуры, мышечная ткань, фасции.
- Лабораторная диагностика применяется для оценки системного поражения организма. Врач предлагает сдать общий анализ крови с подсчётом количества лейкоцитов и их фракций. Потребуется общий анализ мочи для оценки функции мочевыводящих путей. Биохимический анализ крови позволит выявить нарушения метаболизма основных видов нутриентов. Оценить работу пищеварительной, мочевыделительной системы.
- Рентгенологические исследования применяются для изучения костных тканей. На основании снимка хирург может определить есть у пациента остеомиелит или нет.
На первой консультации врач-хирург, помимо изучения жалоб, анамнеза заболевания и жизни, заполнит шкалу оценки пролежней. Предложена таковая Нортоном, ещё в 1962 году. Но активно используется и по сей день для определения степени риска развития декубитальной язвы.
В шкале представлены 5 вопросов: физическое состояние, психическое состояние, активность, подвижность и недержание. На каждый из вопросов есть 4 варианта ответа, где 4 – это, на приеме физического состояния, хорошо, а 1 – очень плохо. Подсчитав сумму баллов, можно прогнозировать вероятность трофических изменений. Наше исследование показало, что до 12 баллов – высокий риск, 12-14 баллов – средний риск и выше 14 баллов, соответственно, низкий.

Детально изучив состояние собственно пролежня, оценив жизненно важные функции организма, хирург выставляет пациенту диагноз. Определяет тактику лечения.
Лечение пролежней
Лечением декубитальных язв занимается врач-хирург. Если пациент не нуждается в госпитализации, хирург на дому проведет осмотр, первичную обработку места повреждения. Специалист порекомендует наиболее эффективные средства для ухода за пролежнями. В зависимости от стадии распространения процесса, системного ответа, назначит лекарственные средства.
Местные средства от пролежней
Тактика обработки пролежней зависит от стадии поражения.
- 1 стадия. Основной принцип лечения при первых признаках пролежней заключается в профилактике их прогрессирования. Врач рассказывает, как ухаживать за раной. Назначает увлажняющую, смягчающую мазь от пролежней. Например, дермазин. Рекомендует массажировать область вокруг покраснения для стимуляции в ней кровообращения. Ускорения регенерации тканей.
- 2 стадия уже подразумевает формование раны. На этом этапе лечение пролежней в домашних условиях ещё возможно, но местная терапия уже будет более интенсивной. Хирург рекомендует обрабатывать пролежень антисептическими, дезинфицирующими растворами. Например, хлоргексидином. Не реже 1-2 раз в день. Опять же, нанесение мазей для ускорения заживления механического поражения кожи. Рана дорога быть всегда закрыта стерильной марлевой повязкой. При интенсивном протекании экссудата сложить ее необходимо в несколько раз. Клеёнки, прокладки и прочие средства применять категорически не рекомендуется.
- Начиная с 3 стадии, терапию лучше проводить в стационарных условиях. Пациенту потребуются ежедневные перевязки с участием хирурга. Динамическое наблюдение за состоянием раны. Врач иссекает очаги некроза, максимально удаляет фибрин. Промывает язву растворами антисептиков, тампонирует стерильными салфетками. И так до полного очищения пролежня. По мере разрешения воспалительного процесса применяются средства от пролежней для ускорения регенерации. Или же, пациентам с хорошим реабилитационным потенциалом может быть показана пластика кожи аутотрансплантатом (собственным лоскутом, сформированным из кожи на другой части тела).
- 4 стадия. Принцип лечения мало чем отличается от 3 стадии. Но здесь уже удаление некротических тканей более обширное. Врач вскрывает абсцессы, флегмоны. Формирует отток гнойного отделяемого. Проводит санацию каждого из туннельных ходов. Цель терапии заключается в максимально быстром очищении раны для профилактики синдрома системного воспалительного процесса.
- Неклассифицируемая стадия первоначально требует размягчения струпа мазями или гелями.

Хорошим эффектом в лечении на этой стадии пролежней отличаются адсорбирующие повязки. Они буквально впитывают на себя продукты жизнедеятельности патогенов, способствуют более быстрому очищению раны.
Системная терапия
В 3, 4 стадии пролежней местной терапии, как правило, недостаточно. Для торможения воспалительного процесса хирург назначает ещё и лекарства в системной форме. Внутрь, внутримышечно или внутривенно.
К перечню таких препаратов стоит отнести:
- антибактериальные средства против широкого спектра микроорганизмов;
- противовоспалительные медикаменты для уменьшения интенсивности воспалительного процесса;
- препараты для улучшения кровообращения;
- лекарственные средства для коррекции сопутствующих соматических изменений. К примеру, коррекция уровня глюкозы крови, ухудшения кровообращения на фоне сердечно-сосудистой патологии и другие.
Прогноз и профилактика пролежней
Только соблюдение мер профилактики пролежней, как до их возникновения, так и в процессе лечения позволяет добиться наилучшего результата. Полного заживления декубитальной язвы. Предотвращения ее рецидива.
Правила профилактики трофического поражения:
- частая смена положения тела;
- использование противопролежневых матрасов;
- применение специального круга;
- выбор одежды больного, постельного белья из натуральных тканей;
- устранение неровностей, складок одежды, белья;
- частая смена подгузников;
- правильная техника перемещения больного в кровати для исключения механического повреждения кожи;
- ежедневный массаж;
- максимально возможная мобилизация пациента;
- правильный, рациональный уход за кожей;
- достаточное питание и питьевой режим;
- индивидуально подобранный рацион с достаточным количеством нутриентов;
- своевременная диагностика и лечение хронических заболеваний;
- строгое применение назначенных специалистом лекарственных средств.
Прогноз при пролежнях зависит от стадии течения поражения. Декубитальные язвы на 1 и 2 этапе своего развития неплохо поддаются терапии. При соблюдении правил профилактики, рекомендаций врача относительно лечения кожа довольно быстро восстанавливается. Поражение разрешается. Но при прекращении терапии быстро формируется вновь.
Что касается 3 и 4 стадии развития пролежня, прогноз неблагоприятный. Образования требуют длительного, комплексного лечения. И даже при условии его обеспечения заживают годами. Но чаще, на фоне и так ослабленного состояния, приводят к развитию осложнений. Заканчиваются печально.
Источники
- Клинический протокол. “Диагностика, лечение и профилактика пролежней у пациентов (взрослое население), 2024.
- Н.О. Сомов, “Пролежни: современные подходы к профилактике и лечению”.
- М.Д. Дибров, “Пролежни: профилактика и лечение”, 2013.

Ответы на вопросы
Насколько эффективен матрас от пролежней?
Матрас от пролежней можно считать ведущим способом профилактики трофических изменений кожи. Изделие обладает ячеистой структурой. Несколько насосов поочередно то сдувают, то нагнетают воздух в разные отделы медицинского прибора. Тем самым, изменяют локальное давление на отдельные участки тела. Это собственно и определяет защиту от пролежней, ускоренное заживление ран. К тому же, создает пациенту дополнительный комфорт.
Как самостоятельно сделать круг от пролежней?
Самостоятельно сделать круг от пролежней особого труда не составит. Близкому человеку понадобится:
- плотный ватман, картон для выкройки круга;
- наполнитель (типичный поролон или особые гранулы для ортопедических изделий);
- обшивка из натурального материала (хлопок. лен);
- нить и игла для сшивания элемента.
Итак, необходимо подготовить выкройку определенного размера. Как правило, диаметр требуется около 20-30 см. Далее следует положить круг на ткань. Отрезать 2 лоскута ткани по форме. Внутрь поместить наполнитель, распределить его. Плотными нитями сшить верхнюю и нижнюю часть изделия.
Как часто нужно менять положение больного для профилактики пролежней?
Менять положение тела для профилактики пролежней следует не реже одного раза в 2-3 часа. Это может быть горизонтальное положение на спине, на одном или втором боку, если пациент способен удержать себя за поручни кровати или полусидячая поза «в подушках». Столь частое переворачивание позволит ограничить период сдавления кожи на одном участке. Даст возможность избежать трофических изменений тканей.
Сколько заживает пролежень?
Однозначного ответа на вопрос, сколько заживает пролежень, не существует. Зависит темп эпителизации и от ухода за лежачим человеком, и от стадии поражения кожи, хронических заболеваний и состояний, индивидуальных особенностей каждого пациента. Однозначно можно сказать, что быстро такие повреждения не проходят. В отдельных случаях декубитальные язвы заживают даже годами.
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава




































