Инфаркт миокарда
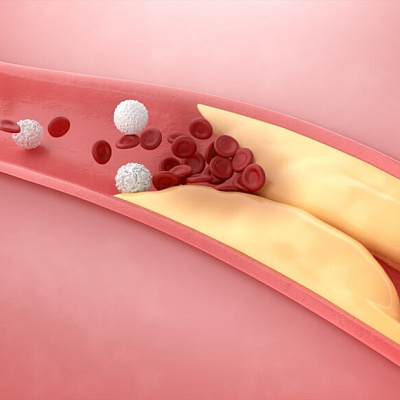
Инфаркт миокарда – это патология, при которой происходит гибель клеток сердца. Образуется некроз (омертвение) тканей участка сердечной мышцы. Процесс развивается, когда коронарные сосуды, внезапно перестают выполнять свою функцию: снабжающая сердце кровью. В медицинской практике это расценивается как неотложное состояние. Оно напрямую угрожает жизни человека и требует немедленного вмешательства врачей.
Статистика, увы, остаётся тревожной. Около трети пациентов умирают в момент сердечного приступа. Тем не менее, поводов для паники нет. При своевременном обращении за помощью и оказании квалифицированной медицинской поддержки риск трагического исхода существенно снижается. Компетентное лечение под наблюдением кардиолога позволяет не только спасти жизнь, но и надолго сохранить нормальную работу сердца.

Причины инфаркта миокарда
Десятилетиями, даже столетиями врачи не догадывались, почему внезапно расстраивается кровообращением в сердечной мышце. Теперь же на смену смутным подозрениям и наблюдениям пришло полное понимание этиологии инфаркта миокарда (ОИМ). Современные кардиологи способны детально проанализировать механизм его развития. В ходе диагностики очень часто удается выяснить, что предшествовало острому сердечному приступу. К самым распространенным причинам в кардиологии относят:
- аномальное развитие артерий, питающих сердце кровью;
- ДВС-синдром, который осложняет тромбоз коронарной артерии — тяжелую интоксикацию, генерализованную инфекцию, гиповолемию и т. д.;
- эмболию вегетацией, пристеночным тромбом или частью новообразования;
- коронариит – особенно часто ОИМ вызван тромбангиитом, эндотелиальной дисфункцией, стенозом, аневризмой, аортальным разрывом;
- расслоение восходящей части аорты, на фоне которого образуется гематома в непосредственной близости к устью коронарной артерии;
- первичную опухоль сердца;
- новообразования в других органах, если они прорастают и метастазируют в сердце;
- спазмированные венечные артерии;
- механическую травму сердца;
- электротравму.
Приступ возможен и вследствие лечения. Например, он случается, когда катетеризируют коронарную артерию. Или повреждают ее, пересаживая аортальный клапан.
Факторы риска инфаркта миокарда
Гендерная предрасположенность есть. Мужчины болеют почти в 5 раз чаще. Причем это особенно характерно для людей трудоспособного возраста. У женщин патологию выявляют не только намного реже, но и существенно позднее. В среднем на 10 лет. Ученые считают, что дело в эстрогенах, защищающих сосуды от атеросклеротических изменений. К тому же женщины меньше склонны к вредным привычкам. Чем еще может быть спровоцирован инфаркт миокарда:
- сердечно-сосудистыми болезнями, включая артериальную гипертензию;
- повышенным уровнем «вредного» холестерина (ЛПНП);
- слишком низкой концентрацией «полезного» холестерина (ЛПВП);
- перенасыщением крови триглицеридами;
- ожирением;
- курением, в том числе пассивным;
- малоподвижным образом жизни;
- неблагоприятной экологией;
- алкогольной зависимостью;
- кокаиновой и амфетаминовой наркоманией;
- курсовым лечением гормональными средствами;
- любыми проявлениями атеросклероза;
- физическим и эмоциональным стрессом;
- урбанизацией.
Чем старше человек, тем выше вероятность заболевания:
- с возрастом изменяются физико-химические и биохимические свойства крови;
- снижается линейная скорость кровотока;
- изменяются не в лучшую сторону сосудистые стенки.
Поэтому у пожилых и стариков причиной приступа обычно становится стенозирующий атеросклероз, который сопровождается тромбозом.
Патогенез инфаркта миокарда
Патология стремительно развивается, когда атеросклеротическая бляшка разрывается. Стремясь «запечатать» сосуд на поврежденном участке, к нему прилипают и склеиваются между собой тромбоциты. Формируется тромб. Размеры кровяного сгустка быстро увеличиваются, коронарная артерия частично или полностью закупоривается. Далее события развиваются следующим образом:
- так как проходимость сосуда ухудшилась, циркуляция крови по нему серьезно ограничивается или завершается;
- возникает ишемия из-за острого дефицита в клетках кислорода и питательных веществ;
- если кровоток не приходит в норму максимум за полчаса, кардиомиоциты гибнут;
- размера очага некроза достаточно быстро увеличиваются.
Так у человека возникает сердечный приступ. В дальнейшем на месте погибших «рабочих» клеток разрастаются рубцовые ткани. Какой-либо функциональной активности они полностью лишены.
Классификация, формы инфаркта миокарда
Заболевание распространенное, разноплановое. Является одной из клинических форм ишемической болезни сердца. Систематизация патологии в зависимости от симптомов, выделяет две основные формы:
- типичную (ангинозную) с классическими клиническими проявлениями;
- атипичную, когда боли нет или она есть, но в «неположенном» месте.
По типу инфаркт миокарда с атипичными болевыми ощущениями бывает:
- периферическим с болями преимущественно в левосторонних органах;
- абдоминальным (гастралгическая, гастрическая) с болями в грудной клетке и брюшной полости.
В кардиологии выделяют несколько разновидностей и безболевой патологии по преобладающим в клинике симптомам:
- астматическую — больше всего признаков возникает со стороны дыхательной системы;
- аритмическую — на первый план выходит расстроившийся сердечный ритм;
- церебральную — развивается клиническая картина нарушений работы головного мозга;
- малосимптомную, опасную скрытым течением.
В зависимости от глубины поражения ОИМ бывает:
- трансмуральным, когда ишемический очаг буквально пронизывает толщу сердечной мышцы;
- интрамуральным с массивной гибелью кардиомиоцитов в глубоких тканях;
- субэндокардиальным в виде очага около эндокарда;
- субэпикардиальным с поражением эпикарда.
Болезнь систематизируют в зависимости от размеров участка с погибшими функциональными клетками:
- крупноочаговая (обширная);
- мелкоочаговая.
Выделяют отдельные виды инфаркта миокарда, беря за основу и такие параметры:
- локализация — правожелудочковая, левожелудочковая;
- наличие осложнений — осложненное или неосложненное течение.
Одной из самых востребованных у клиницистов классификаций является стадирование. Внимание акцентировано на этапе развития заболевания. Стадий инфаркта миокарда четыре:
- острейшая с ишемией;
- острая с некрозом;
- подострая, или этап организации;
- постинфарктная с формированием рубца.
От стадии болезни напрямую зависит объем кардиологической помощи.
Симптомы инфаркта миокарда
Наиболее часто заболевание стремительно развивается после интенсивной физической нагрузки. Или же сильного эмоционального стресса. Человеку внезапно становится плохо, хотя еще несколько минут назад он чувствовал себя вполне хорошо. Бывает и так, что первые признаки инфаркта миокарда возникают за часы, даже дни до приступа. Они выражены слабо. Немного покалывает сердце, есть слабость и некоторые проблемы с дыханием. Как правило, мало кто без промедления идет к кардиологу. Поэтому ситуация вскоре становится максимально серьезной. Самые распространенные жалобы при инфаркте миокарда:
- возникает боль в груди различной интенсивности, которая может ощущаться и под левой лопаткой, в руке, нижней челюсти;
- сил нет на элементарные действия;
- кружится голова;
- может повысится температура тела, не преодолевая отметки в 38,5°C;
- кожа бледнеет, покрывается липким холодным потом;
- в области сердца и ближе к пищеводу ощущается жжение и/или тяжесть;
- появляются признаки, что бывают при отравлении испорченной пищей – болит живот, тошнит, открывается рвота;
- тревожит одышка.
В клинике инфаркта миокарда наряду с телесными присутствуют и психические проявления. Больной напряжен, тревожен, беспокоен. Испытывает страх смерти. Это может привести к панической атаке. На фоне такого психоэмоционального стресса ишемия и некроз прогрессируют.
Многие считают, что ведущим симптомом острого инфаркта миокарда является сильнейшая левосторонняя загрудинная боль. Опаснейшее заблуждение. Из-за него за медицинской помощью обращаются слишком поздно, не считая ситуацию серьезной. На самом деле, вместо боли может ощущаться лишь дискомфорт в области сердца. Это особенно актуально для повторной ишемической атаки и сопутствующего сахарного диабета.
Осложнения инфаркта миокарда
Ряд сложнейших последствий влечет за собой эта патология. Большая часть заявляет о себе в течение первых 24 часов. Так чем же способен осложниться эпизод расстройства миокардиального кровоснабжения:
- острой сердечной недостаточностью;
- кардиогенным шоком;
- разрывом миокарда;
- аневризмой стенки;
- асептическим перикардитом;
- тромбоэмболией.
Серьезно расстраивается сердечный ритм. Формы аритмий разнообразны. При обследовании часто выявляют:
- атриовентрикулярную блокаду;
- экстрасистолию;
- брадикардию;
- тахиаритмию.
Из-за многочисленных нарушений первые сутки критические для жизни пациента.
Основываясь на нашем опыте, многие поздние осложнения инфаркта миокарда также опасны, как и ранние. К примеру, синдром Дресслера. Представляет собой аутоиммунное воспаление перикарда, развивающееся спустя несколько недель после эпизода. Течение рецидивирующее. В среднем 1 раз в месяц синдром обостряется, напоминая о себе болью в груди, хрипами, кашлем, одышкой.
Еще одно отсроченное последствие – формирование митральной недостаточности. Приобретенный клапанный порок в виде неполного смыкания или пролабирования створок во время систолы. После сердечного приступа повреждаются сосочковые мышцы. Если они разрываются, то выживают 1-2 из 10 больных. Проявляется кровохарканьем, кашлем, ощущением удушья.
Одно из тяжелейших осложнений – повторный инфаркт миокарда. Он возникает примерно у 18-19% больных, отличается значительным уровнем летальности. В этом плане пол не имеет значения. Что нельзя сказать о возрасте. Пожилые люди чаще умирают от повторных сердечных приступов.

Диагностика инфаркта миокарда
Предварительный диагноз выставляется кардиологом или врачом «Скорой помощи», прибывшим по вызову. Затем больной госпитализируется. В медицинском учреждении пройдет уже комплексное обследование.
Основная цель диагностика острого инфаркта миокарда – оценка состояния пациента. В первую очередь дать ее можно на основании жалоб и имеющихся на руках медицинских документов. Максимально информативны лабораторные анализы. В крови определяются кардиальные биомаркеры некроза. Так называют биологически активные вещества, которые обнаруживаются в крови в разное время после гибели кардиомиоцитов. К диагностическим маркерам инфаркта миокарда относят:
- регуляторные белки в мышечных клетках – тропонины I и Т;
- специфичный для сердечной мышцы цитозольный белок, участвующий в транспорте митохондриального фосфата – креатинкиназа MB;
- белок, ответственный за связывание жирных кислот сердечного типа;
- копептин – компонент белка-предшественника вазопрессора аргинина;
- цинксодержащий внутриклеточный фермент лактатдегидрогеназа;
- гемосодержащий белок миоглобин.
Когда патология безболезненная или проявляется атипично, то часто единственный подходящий метод для выявления проблемы – обнаружение таких сывороточных маркеров.
В рамках комплексной диагностики обязательно проводят ряд инструментальных исследований:
- электрокардиографию для оценки характера повреждения и степени миокардиальной дисфункции;
- коронарную ангиографию с контрастом, позволяющую установить локализацию и размеры тромба;
- эхокардиографию, чтобы исключить или обнаружить сопутствующие патологии.
Если сердечный приступ повторный, то могут применяться дополнительные методы визуализации. К примеру, радионуклидная вентрикулография и магнитно-резонансная томография.
Лечение инфаркта миокарда
Прибывший по вызову врач, в том числе в составе бригады «Скорой помощи», как можно быстрее госпитализирует пациента в кардиореанимационное отделение. Независимо от его состояния. Согласно клиническим рекомендациям, при малейшем подозрении на ОИМ госпитализация обязательна. Лечение будет стационарным. Пациента выписывают только после улучшения самочувствия, улучшения работы сердечно-сосудистого аппарата. Восстанавливаться он будет в домашних условиях.
На первых порах лечение острого инфаркта миокарда всегда медикаментозное. Сначала купируют боли. Ведь они нагружают сердце, вызывают скачок давления и рефлекторное сужение артерий. При признаках нехватки кислорода проводят оксигенотерапию. За счет такого варианта лечения тормозится развитие некротических изменений. Выполняется тромболизис — экстренное введение препаратов-ферментов для растворения тромба, перекрывшего коронарную артерию.
Состояние больного улучшают препаратами следующих групп:
- антиагрегантами;
- антикоагулянтами преимущественно на основе нефракционированного или низкомолекулярного гепарина;
- ингибиторами GPIIb/IIIa;
- нитратами с вазодилатирующим действием;
- бета-блокаторами;
- антиаритмиками;
- спазмолитиками;
- ингибиторами АПФ;
- статинами.
При отсутствии противопоказаний средства с ацетилсалициловой кислотой в составе назначаются для пожизненного приема.
Часто восстановить кровоток по силам лишь хирургам. Существует три базовых метода оперативного вмешательства:
- стентирование – искусственное расширение суженного участка артерии с помощью баллона и стента;
- ангиопластика – методика идентична стентированию, но стент не используется;
- шунтирование – создается обходной путь для крови, минуя пораженный участок.
Чем раньше проводится операция, тем благополучней исход. Продуктивное время – первые сутки с момента появления симптомов.

Одно из последних достижений кардиологии — создание новых лепестковых протезов, как новейшего метода терапии острого инфаркта миокарда. Для их изготовления используются биосовместимые и биостабильные полимеры. И одновременно обладающие оптимальными механическими характеристиками. Также внедряется в практику бесшовное репротезирование, которое получило название «протез-в-протез». Благодаря его применению снижается инвазивность повторных хирургических вмешательств.
Первая помощь при инфаркте миокарда
При появлении вышеописанных симптомов у себя или близкого первое, что нужно сделать – вызывать «Скорую помощь». И только затем заниматься улучшением самочувствия. От качества доврачебной помощи нередко зависит исход протекающего остро заболевания. Алгоритм действий:
- помочь принять удобное положение тела – сесть или прилечь таким образом, чтобы голова находилась выше ног;
- принять таблетку ацетилсалициловой кислоты (если нет аллергии, язвенной болезни желудка, других противопоказаний);
- расстегнуть воротник, чтобы было легче дышать;
- открыть форточку или окно, чтобы помещение заполнилось свежим воздухом;
- постараться успокоить человека, не оставлять одного.
Бывает так, что возможности вызвать неотложку нет. Тогда стоит попросить людей, которые находятся рядом, отвезти в медицинское учреждение. Самостоятельно управлять автомобилем человеку у которого случился приступ запрещено категорически.

В некоторых случаях применять нитроглицерин при болях в груди крайне опасно. Например, при повышенной чувствительности к веществу, снижении систолического артериального давления ниже 90 мм рт. ст., кардиогенном шоке или нарушении функции левого желудочка. Поэтому, не стоит давать препарат человеку, если неизвестен его анамнез.
Реабилитация после инфаркта миокарда
После стационарного лечения начинается не менее важный восстановительный этап, или реабилитация. Сколько он продлится, не сможет спрогнозировать самый опытный кардиолог. Все зависит от характера и тяжести остаточных явлений. Для их устранения требуется около полугода в среднем. Это займет меньше времени, если восстановление проходит в реабилитационном центре.
После того как пациенту станет получше, он может садиться в постели. Затем разрешается передвигаться по палате и больничному коридору, выходить на свежий воздух. Конечно, не в один день, а постепенно. По мере возвращения сил.
Что касается питания, то диета при инфаркте миокарда является одной из основных реабилитационных методик. Ее базовые принципы:
- ограничивается поваренная соль и жидкость;
- исключаются пряности;
- умеренно ограничиваются жиры (особенно животные) и углеводы;
- продукты отвариваются или готовятся на пару;
- рацион обогащается овощами, фруктами, ягодами;
- пища принимается 5 или 6 раз в день в умеренном количестве;
- употребление алкоголя, кофе и крепкого чая запрещено.
Физические нагрузки обязательно должны быть щадящими. Чрезмерные недопустимы. Впрочем, как и малоподвижный образ жизни. Нужна «золотая середина», которой может стать лечебная физкультура. Разрабатывает график занятий и подбирает упражнения врач ЛФК.
Что еще включено в план реабилитации? Прежде всего, контроль артериального давления и веса, курсовой прием назначенных курирующим кардиологом препаратов. Очень хорошо зарекомендовало себя санаторно-курортное лечение 1-2 раза в год.
Прогноз и профилактика инфаркта миокарда
Исход во многом определяет своевременность кардиологической помощи. Если она оказана поздно, то формируется обширный некротический очаг. Высок риск, что больной полностью не восстановиться и даже погибнет. Качество насосной способности сердца зависит от локализации очага, размеров поврежденного участка. Когда он занимает более половины сердечной мышцы, то пациент умирает от кардиогенного шока.
В случае своевременности медицинской помощи прогноз относительно благоприятен. Острое состояние снимается за счет блокирования ишемии.
Первичная профилактика направлена на сохранение здоровья сердечно-сосудистого аппарата. Что рекомендуют кардиологи:
- посильно нагружать себя физически;
- бросить курить;
- отказаться от алкоголя или минимизировать его употребление;
- правильно, сбалансировано питаться;
- не переедать, но и не допускать длительного голодания;
- полноценно спать;
- контролировать артериальное давление;
- отслеживать уровень глюкозы в крови, липидный профиль;
- регулярно обследоваться с прохождением ЭКГ.
Эти превентивные меры входят и в структуру вторичной профилактики. Диспансерное наблюдение пожизненное. Пациенты проходят комплексное обследование минимум 1 раз в полгода. В первые 12 месяцев они наблюдаются у кардиолога. Далее осмотрами может заниматься и терапевт.

Пациента обязательно предупреждают, что приступ может развиться повторно. И этот эпизод будет намного опаснее первого в плане последствий. В целом, перенесенные страдания и пройденное лечение хорошо мотивируют на здоровый образ жизни. Профиль риска значительно изменяется в лучшую сторону при отказе от алкоголя, курения, физических и эмоциональных нагрузок. В сочетании с медикаментозной поддержкой это дает отличный противорецидивный эффект.
Источники
- Атеросклероз и инфаркт миокарда. М.: Государственное издательство медицинской литературы, 2016. - 316 а
- Инфаркт миокарда: моногр. / А.В. Виноградов и др. М.: Медицина, 2016. 312 а
- Грудная жаба и инфаркт миокарда / С.В. Шестаков. М.: Государственное издательство медицинской литературы, 2018. 284а
- 23. Руда М.Я. с соавт. Российские рекомендации Общества специалистов по неотложной кардиологии «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы» 2013.
- Янкин Ю.М., Плотникова Н.Д., Гольдберг Г.А., Карпова Р.С. (ред.) Догоспитальный этап острого инфаркта миокарда. - Томск: Томского университета, 1995. 158 с.

Ответы на вопросы
Сколько живут после инфаркта миокарда?
Здесь все очень индивидуально. На продолжительность жизни влияет скорость оказания медицинской помощи. Если она была своевременной, то обычно очаг ишемии невелик. Все нарушения успешно компенсируются. Человек проживет еще 10-20 и более лет. В остальных случаях многое зависит от самого пациента. При выполнении назначений врача его впереди ждут долгие годы полноценной здоровой жизни. Хотя и с некоторыми ограничениями.
ЭКГ показала, что я перенес инфаркт «на ногах». Что делать?
Обязательно обследоваться и лечиться. И сделать это нужно как можно быстрее. Согласно статистике, после перенесенного эпизода значительно возрастает риск рецидива с летальным исходом в первые 3-4 месяца. А все из-за сохраняющихся нарушений ритма, сердечной недостаточности, снижения сократительной функции левого желудочка. Это своеобразная «мина замедленного действия». Справиться с ней поможет адекватное лечение.
Когда показано стентирование при инфаркте миокарда?
Оперируют пациентов с трансмуральной формой и подъемом ST-сегмента. Или без него, но с ишемическими признаками. Показаниями также становятся рефрактерная стенокардия, наличие кардиогенного шока либо большая вероятность его возникновения. Стоит отметить, что оптимальным временем для стентирования являются первые полтора часа. С его помощью останавливают дальнейшую гибель кардиомиоцитов. Как правило, операция, проведенная позднее 12 часов с момента появления симптомов, намного менее эффективна.
Правда, что особенности характера могут предрасполагать к инфаркту миокарда?
Это так. В группе риска находятся люди с типом личности А. Неофициально, но очень точно их называют «достигаторами». Характерный признак — работа на износ. Для такой разновидности типа личности типичны высокая конкурентность, амбициозность, нетерпеливость. «Достигаторам» хронически не хватает времени. Из-за этого они сильно нервничают, переживают, бывают гневливы и агрессивны. У них значительно больше шансов заполучить проблемы с сердечно-сосудистым аппаратом.
Заболевания по направлению Кардиолог
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава