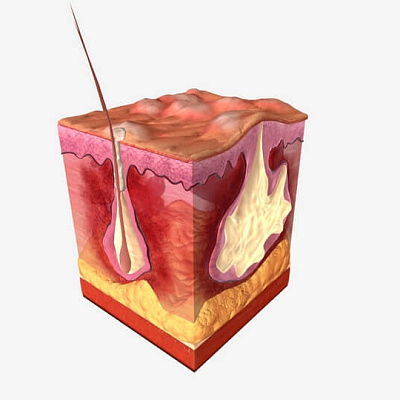
Гидраденит у детей и подростков
Гидраденит у детей – это острое воспаление апокринных потовых желез, причиной которого становится развивающаяся в них бактериальная инфекция. Виноват в гнойном процессе обычно золотистый стафилококк. Патоген проникает в поврежденную бритьем, эпиляцией кожу, активно развивает в ней воспаление. У маленьких детей редко, больше у подростков в подмышечной впадине появляется так называемое в народе «сучье вымя». Кожа отекает, оттенок становится красно-фиолетовым. Виден один или несколько гнойников. Ситуация требует экстренной медицинской помощи.
Разрешение острого состояния – прерогатива детского врача-хирурга. Специалист сделает операцию, назначит лекарства. Приблизительно за неделю болезнь полностью разрешится.
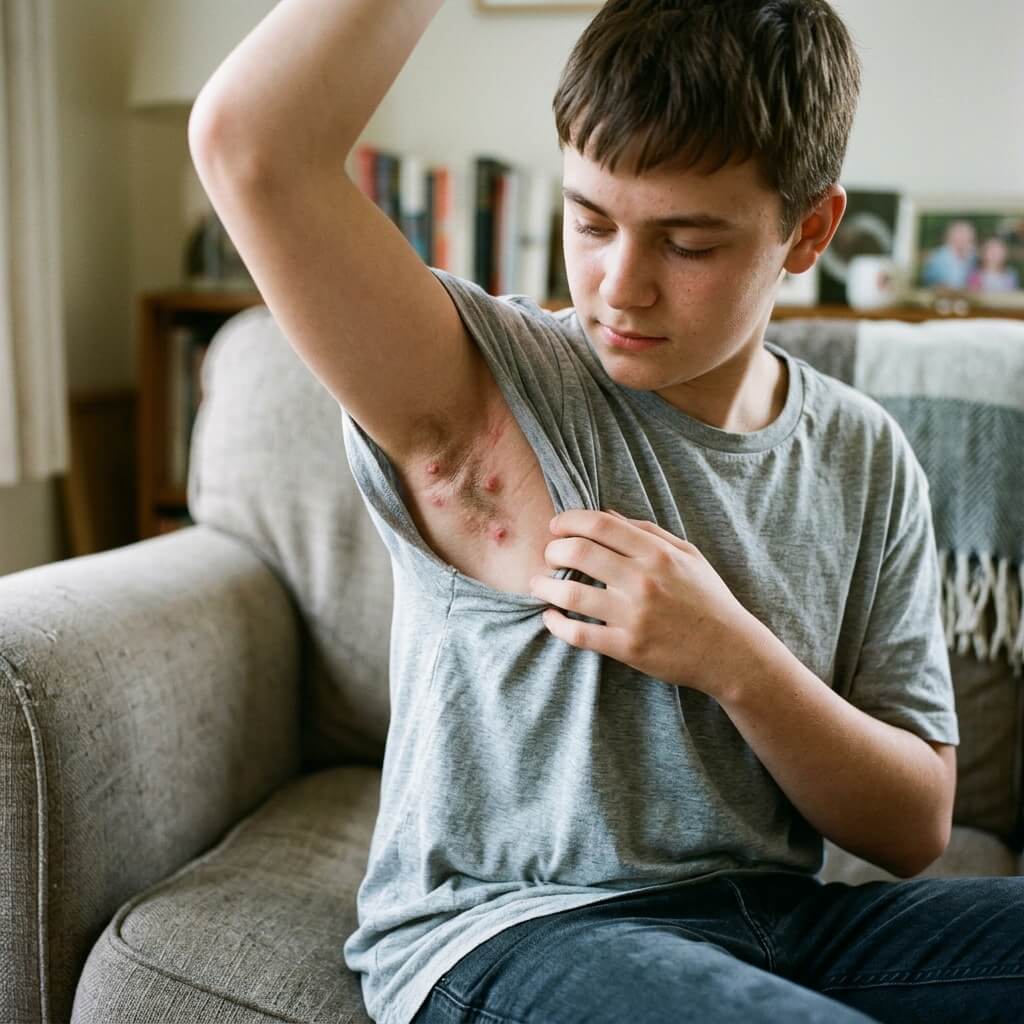
Причины гидраденита у детей и подростков
Причина развития болезни – проникновение в толщу кожи бактериальной флоры. Возбудителем, в большинстве случаев, является золотистый стафилококк. Патоген распространен повсеместно. Составляет часть нормального биоценоза организма. Если иммунная система ослабевает свой контроль, плюс еще действуют провоцирующие факторы, патогены быстро размножаются, образуют целые колонии. Развивается локальное воспаление.
Факторы риска
Немаловажное значение в воспалении апокринных желез у подростков играют факторы риска:
- собственно период пубертата;
- генетическая предрасположенность (в 35-40% случаев подобная патология встречается у ближайших родственников);
- применение гормональных препаратов с андрогенным действием;
- избыток массы тела, ожирение у ребенка;
- никотиновая зависимость;
- ношение тесной одежды из синтетических тканей;
- несоблюдение гигиены;
- сопутствующие заболевания, ослабляющие защитные силы организма;
- частые стрессы;
- гиповитаминоз;
- сахарный диабет.
Патогенез
Заболевание связано с воспалением особых желез, секретирующих пот. Закладываются они еще в момент эмбриогенеза, на 10-12 неделе жизни плода. Развиваются из волосяной луковицы, одновременно с сальной железой. Но долгое время остаются в «спящем» состоянии. Активируются анатомические структуры только в период полового созревания. Гормоны активно выделяются, меняют общий фон, пробуждают железы. На коже появляется вязкий, с большой концентрацией белков и жиров секрет. Сам по себе он без запаха, но при контакте с условно-патогенной флорой становится причиной неприятного «аромата».
Это служит главным провоцирующим фактором. Но не прямо, а косвенно.
Кератин закупоривает волосяные фолликулы. Сальная железа полностью закрывается, теряет способность выделять секрет во внешнюю среду. Содержимое накапливается внутри, раздвигает стенки фолликула. По мере достижения определенного давления его разрывает. Патологическому субстрату ничего не остается, как излиться в подкожно-жировую клетчатку. На этом этапе развивается пока еще асептический воспалительный процесс, то есть, без участия инфекционного агента. Вторично он вовлекает в себя окружающие ткани, в том числе апокриновые потовые железы. Но типичной патогенетической и клинической картины нет. Формируется она после.
Девочка, мальчик созревают, волосы растут. Подростки начинают их сбривать, повреждая кожу. Через микротрещины эпидермиса бактерии проникают в толщу органа. Асептическое воспаление превращается в инфекционное. Уже на этом этапе развивается классическая картина гидраденита.

Если врач уверен, что имеет дело именно с воспалением потовых желез, а ребенок еще не достиг подросткового возраста, потребуется дополнительное обследование. В частности, консультация эндокринолога. Нужно будет исключить преждевременное половое созревание, гормональные сбои. Понять, действительно ли причина в апокриновых железах и почему они активизировались раньше положенного времени. Так, банальный гнойник позволит диагностировать скрытые системные болезни.
Классификация
Единой классификации нет. В клинических рекомендациях указывается, что систематизация и вовсе отсутствует. Тем не менее несколько разделений детские хирурги все же применяют.
Основная систематизация гидраденита у подростков разделяет типы течения:
- Острое. Симптомы развиваются буквально за пару дней, крайне сильно беспокоят пациента, заставляют обратиться к врачу. За неделю-другую болезнь заканчивается полным выздоровлением.
- Хроническое. Симптомы есть, но некритичные, их можно долго терпеть. Болезнь затягивается на месяцы.
В зависимости от локализации патологического очага выделяют:
- подмышечный (встречается чаще всего, у обоих полов с одинаковой частотой);
- паховый (вторая по частоте локализация. Больше диагностируется такая форма гидраденита у девочек, что обусловлено началом бритья лобка);
- вокруг молочной железы, в области сосков (выявляется только у женского пола, в период активного роста и созревания груди).
По количеству очагов гнойники могут быть:
- одиночными (хорошо поддаются лечению, быстро заканчиваются полным выздоровлением);
- множественными (очаги сливаются между собой, создавая большой объем поражения и увеличивая риск осложнений).
Оценка степени тяжести и риска прогрессирования патологии проводится по системе IHS-4. Подсчитывается:
- количество узлов, умноженное на один;
- число абсцессов, умноженное на 2;
- четыре дается за каждый свищ, туннель.
Получение общей суммы 3 и ниже свидетельствует о благоприятном течении. 4-10 – среднетяжелое. Более 10 – тяжелая форма патологического процесса.
Активно применяется у детей и у взрослых классификация Херли, предложенная еще в 1989 году. Разделяет она гидраденит у мальчиков и девочек по стадиям:
- Стадия 1. Абсцесс есть. Может быть один или множество, но они острые. После лечения наступает полное выздоровление. Ни рубцов, ни каналов под кожей нет.
- Стадия 2. Абсцесс также один или множество, уже приобретают рецидивирующее течение. Есть четко отграниченные друг от друга свищи.
- Стадия 3. Множественные свищевые ходы соединены между собой. Участков здоровой ткани практически не остается.
Симптомы гидраденита у ребенка
Клиника мало чем отличается от других гнойно-воспалительных процессов кожи и подкожно-жировой клетчатки. Также проходит в своем развитии стадии от инфильтрации до полноценного абсцесса, для каждой из которых будут характерны свои отдельные проявления.
Первые изменения кожи характеризуют стадию инфильтрации. Критично явной клиники нет, но под кожей уже видны небольшие узелки. При надавливании локальная болезненность. Возможен незначительный зуд, дискомфорт, как будто очаг поражения становится теплее окружающих тканей.
К местным проявлениям, если формируется множественный процесс, уплотнение больших размеров, может присоединиться повышение температуры тела. Цифры невысокие, 37.5 максимум. Общей интоксикации пока нет.
Следующий период – созревание очага. Клиника гидраденита у детей по интенсивности нарастает. Очаг становится больше в размере, резко красный, с элементами цианоза, горячий на ощупь. Касание воспалительного элемента провоцирует резкий болевой синдром. Возможно слияние элементов между собой с образованием инфильтратов огромных размеров.
Общее самочувствие ребенка в стадии созревания нарушается. Температура выше, до 38. Беспокоит слабость, озноб, головные боли.
Третий по очередности этап – созревание гнойника. В центре очага гиперемии и отека появляется феномен флюктуации, кожа в одном месте мягкая на ощупь. В центре желтоватая покрышка. Это означает, что внутри гной.
Исхода из данного периода два: пациент обращается к хирургу, врач вскрывает очаг поражения, очищает полость. Болезнь доходит до рубцевания. Второй не столь благоприятный. Гной накапливается, прорывает покрышку, самостоятельно изливается наружу. Но не весь, а только часть. Оставшийся внутри субстрат скапливается снова в очередной острый гнойник либо формирует хронический процесс.
Температура тела критично высокая, при значимых очагах достигает фебрильных значений. Общее состояние крайне неудовлетворительное. Но после выхода некротизированных тканей системные проявления практически мгновенно разрешаются.
Последняя стадия – рубцевания. На этом этапе рана очищается от пораженных тканей. Заживает.
Хроническое течение отличается от острого. Болезнь периодически развивается, затем опять стихает, и так по кругу. Но, в отличие от острой формы, периоды обострения не такие явные. Легче переносятся пациентом. Гной одномоментно выходит, дальше свищевой ход самостоятельно на время закрывается. Общая интоксикация, недомогание и системные проявления практически отсутствуют.
Осложнения
Воспаление апокриновой железы от первых изменений до гнойника развивается буквально за несколько дней. У изначально ослабленных пациентов прогресс еще более стремительный. Достаточно суток-двое. Если тут же не обратиться к врачу, не начать лечение, осложнения сформируются довольно быстро.
Наиболее частые последствия болезни:
- Флегмона. Гной растекается по подкожно-жировой клетчатке, инфильтрирует ткани. Очаг поражения становится крайне большим. Соответственно, нарастает общая интоксикация. Температура фебрильная, ребенок не ест, не пьет. Состояние тревожное.
- Хронизация процесса. Несвоевременное, неправильное лечение заболевания приводит к образованию свищей и каналов. Периодически воспалительный процесс обостряется. Естественно, нарушает качество жизни молодых людей.
- Келоидные рубцы. «Чистые» раны заживают первичным натяжением. Врач снимает швы, на месте повреждения остается тонкая белесоватая линия. При гидрадените у детей раны другие. Они больше по размеру, инфицированные. Рубец может остаться крайне некрасивым. Нарушить эстетику.
Осложненное течение у детей встречается нечасто. Но сложно поддается лечению. Болезнь затягивается. Пациенту придется чаще посещать хирурга, пить больше таблеток. Или даже остаться с некрасивым рубцом, разрешить который крайне сложно. Поэтому нужно постараться все эти последствия предотвратить. Обратиться к хирургу, пройти своевременное лечение.
Диагностика гидраденита у детей
Даже подозрение на воспалительный процесс требует срочного осмотра профильного специалиста. Лучше лишний раз перестраховаться, чем потом бороться с осложнениями. Отсюда вывод, появились изменения, пора к врачу. Вызвать детского хирурга на дом можно, но вне стен клиники возможен только осмотр. Если понадобится лечение, а оно чаще оперативное, вскрытие гнойника, все равно придется приехать в центр. Дабы не терять время, если есть возможность, нужно сделать это как можно раньше.
Диагностика гидраденита у подростков проходит в несколько этапов:
- Беседа. Врач уточняет жалобы. Спрашивает последовательно, когда появились, как развивались. Важна вся история. Плюс хирург уточнит факторы риска.
- Осмотр. Все гнойники по внешнему виду схожи. Отек, гиперемия, в центре флюктуация. Локальная болезненность при пальпации. На этом этапе уже понятно, что делать, но источник воспаления неясен.
- Лабораторные анализы нужны для оценки общего состояния организма, выраженности системной интоксикации.
- УЗИ мягких тканей. Неинвазивный метод диагностики позволяет детально рассмотреть анатомическую область. Получить ответы на вопросы: как глубоко расположены гнойники, их количество и размер, увидеть наличие или отсутствие свищевых ходов, здоровой ткани между последними или, наоборот, сообщение.
Опыт показывает, что достаточно сложным моментом в выявлениигидраденита у детейявляется дифференциальная диагностика. Болезнь легко спутать с любыми другими гнойными очагами. Клиника практически идентичная. А вот причина возникновения, соответственно, тактика лечения имеет свои особенности.
Фурункул отличается от воспаления апокриновых желез наличием гнойного стержня. Лимфаденит протекает как осложнение сопутствующих инфекций. Узел плотный, расположен достаточно глубоко, подвижный. Карбункул выглядит как сито, на поверхности одного большого инфильтрата много мелких свищей. При вскрытии эпидермальной кисты изливается творожистое содержимое, видна белесоватая капсула. Такие особенности определяются, в большинстве своем, уже во время оперативного лечения. Поэтому не стоит самостоятельно заниматься интерпретацией проявлений, тем более лечением, а незамедлительно обратиться к специалисту.

Лечение гидраденита у детей
Лечение острой хирургической патологии проводится по всем канонам гнойных процессов. Некротизированные ткани убираются оперативным путем. Для комплексного эффекта врач добавляет консервативную терапию. За неделю, максимум две болезнь разрешается
Как правило, терапия проводится амбулаторно. При выявлении гнойного очага хирург сразу предложит операцию. Этапы инвазивной методики:
- Местная инфильтрационная анестезия.
- Разрез над местом наибольшей флюктуации.
- Очищение полости от гноя и некротизированных тканей.
- Промывание и дренирование образования.
- Наложение стерильных повязок.
После операции врач расскажет, как обходиться с раной, назначит даты следующих перевязок. По мере лечения полость будет постепенно закрываться и вскоре полностью заполнится грануляциями. На месте гнойного процесса останется небольшой рубец.
Что касается сопутствующего консервативного лечения, хирург порекомендует:
- Антибиотики. Сперва широкого спектра действия, затем, по мере готовности микробиологии материала из раны, те, к которым патоген чувствителен.
- Нестероидные противовоспалительные. Хорошо купируют болевой синдром, уменьшают температуру тела.
- Потребуется коррекция сопутствующих заболеваний и состояний. Контроль хронических патологий.
Лечение 2-3 стадии гидраденита у ребенка по Херли оказывается куда сложнее. Хронические процессы только вскрытием гнойника не вылечить. Потребуется тщательная ревизия анатомической области, иссечение всех ходов и свищей. Операция, нетрудно понять, травматична. Оставляет после себя грубые рубцы или даже врачам приходится прибегать к кожной пластике для закрытия дефекта. Что еще раз подчеркивает, что до подобных осложнений лучше не доводить.
Прогноз и профилактика
Заканчивается болезнь полным выздоровлением. И острая, и хроническая форма поддаются полному излечению. Разрешить патологию получается даже при развитии осложнений. Только нужно немного больше времени, терпения и сил со стороны самого подростка и его родителей.
Профилактика заключается в исключении факторов риска гидраденита у ребенка. Врачи о них прекрасно знают, рекомендуют по максимуму ограничить. А именно:
- поддерживать вес в пределах нормальных значений;
- выбирать свободную одежду из натуральных тканей;
- не курить;
- принимать лекарственные средства только по назначению врача;
- следить за гигиеной подмышечной области;
- своевременно лечить хронические заболевания;
- обеспечить достаточное питание;
- исключить стрессы.
Источники
- Масюкова С.А., Мордовцева В.В., Ильина И.В., Санакоева Э.Г., Алиева З.А., Гребенюк Д.В., Соколова Ю.П., «Hydradenitis suppurativa: этиология, патогенез и лечение», 2016.
- Общероссийская общественная организация "Российское общество дерматовенерологов и косметологов". Клинические рекомендации. Гидраденит гнойный. 2025.
- Российская ассоциация детских хирургов. Национальное руководство. Детская хирургия.

Ответы на вопросы
Может воспаление потовой железы пройти самостоятельно?
Такие случаи, скорее, казуистика. Ребенок должен обнаружить воспаление на стадии зуда, дискомфорта. Начать его лечить. И то не факт, что болезнь остановится. Гораздо чаще инфекция все же прогрессирует, на месте предыдущей инфильтрации формируется гнойник. Чем раньше на этом этапе пациент обратится к врачу, тем легче и скорее пройдет лечение.
Можно ли греть шишку в подмышке у ребенка?
Нет, категорически нельзя. Бактерии очень «любят» высокую температуру, хорошо в ней себя чувствуют, активно размножаются. Воспаление в таких условиях не проходит, а, наоборот, прогрессирует. Риск осложнений резко возрастает.
Обязательно давать детям антибиотики при гидрадените?
Зависит от конкретной клинической ситуации. На стадии инфильтрации без антибиотика можно обойтись. Для достижения реконвалесценции достаточно будет местного лечения. Но если гной уже сформировался, другого варианта нет. Системная интоксикация выражена, а значит, без антибиотика не обойтись.
Можно ли выдавливать гной при гидрадените?
Нет, нельзя. Выдавить можно только часть патологического субстрата. Оставшийся объем проникает глубоко в подкожно-жировую клетчатку, провоцирует в ней активный воспалительный процесс. Выше риск формирования свищевых ходов, флегмоны, сепсиса и прочих осложнений. Гнойник должен вскрывать только хирург, исключительно в асептических условиях.
Заболевания по направлению Детский хирург
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава