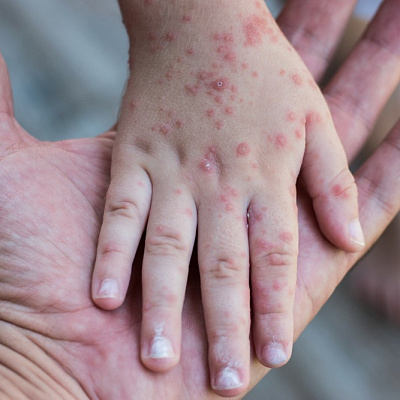
Сыпь у ребенка
Сыпь у ребенка — это изменение кожи и, безусловно, патологические. Сама по себе заболеванием она не является, лишь симптомом. Но очень ярким. Кожными высыпаниями организм сигнализирует, что со здоровьем ребенка далеко не все в порядке. Риск заболеть плавно уменьшается с возрастом. Так, почти половина новорожденных и грудничков не понаслышке знает, что такое высыпные элементы. И связаны они не только с той или иной болезнью. Но и неправильным уходом. У старших детей в роли причины намного чаще выступает именно патология. И преимущественно с инфекционным или аллергическим компонентом.
Внешний вид высыпаний разнообразен. Это и красные пятнышки, и узелки, и пузырьки с жидким содержимым. Они бывают единичными или образуют крупные воспалительные очаги. В любом случае самолечением заниматься непродуктивно. С большой долей вероятности произойдет обострение. Патология атакует новые участки тела. Поэтому при первых признаках кожного поражения родителям нужно обращаться к педиатру или детскому дерматологу.
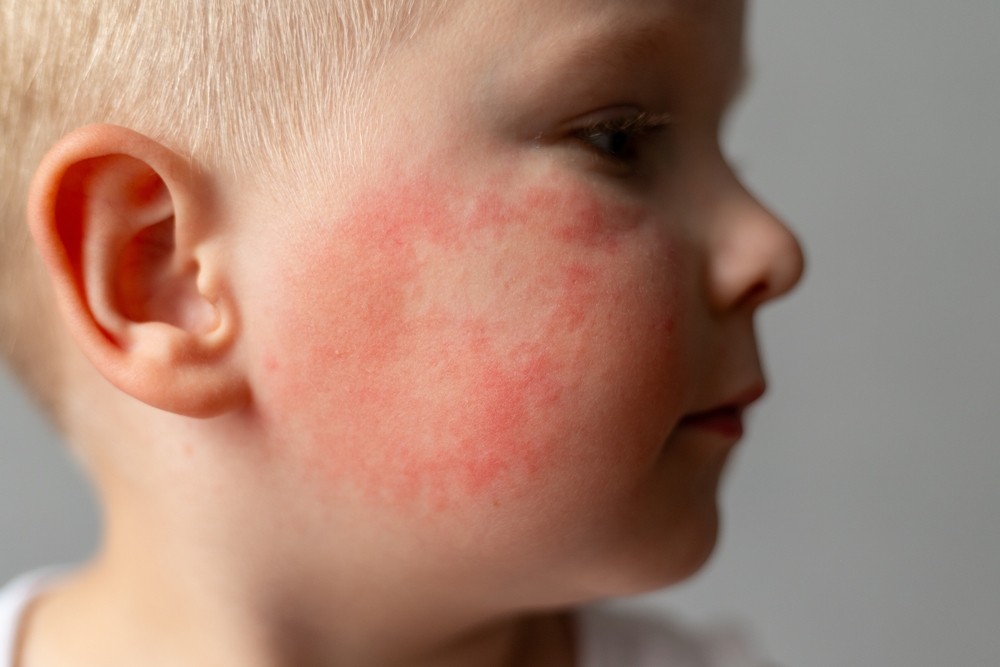
Причины сыпи у ребенка
Чем могут быть вызваны высыпания, хорошо известно. В случае с инфекциями они представляют очаговую реакцию кожи. Раздражителями могут становиться не только сами возбудители (бактерии, вирусы). Часто воспаление возникает из-за их исключительно токсичных продуктов жизнедеятельности.
Немногим реже «виноваты» неинфекционные болезни. Чем может быть спровоцировано появление сыпи, или как ее еще называют экзантемы:
- пищевыми аллергенами в виде различных дерматитов;
- системной красной волчанкой;
- поражением сосудов, в том числе болезнью Кавасаки;
- укусом летающего или ползающего насекомого;
- врожденным буллезным эпидермолизом;
- общей интоксикацией;
- ихтиозом;
- нейрофиброматозом.
Часто пятна и пузыри являются результатом индивидуальной непереносимости фармакологических препаратов. Это побочный эффект лечения. К примеру, гормонального. Или нерациональной антибиотикотерапии. Прием препарата сразу завершается, проводится лечение медикаментозной аллергии.
Основываясь на наших наблюдениях, чаще всего погрешности ухода за кожей детей первых двух лет жизни вызывают опрелости и потницу. Первые появляются там, где находятся естественные складки. То есть, в паху и на попе. Нередки высыпания и на животе, особенно в его нижней части. В «лучшем» случае дело ограничивается разлитыми розоватыми пятнами. В худшем — формируются трещины и эрозии. Воспаление не спровоцировано инфекцией. Но без лечения вполне ею может осложниться. Бактерии проникают в поврежденные ткани. Развивается уже тяжелый инфекционно-воспалительный процесс.
Сыпь при потнице у детей представлена прозрачными пузырьками или красными узелками. Характерна для малышей, которых слишком тепло одевают. Высокая температура плюс влажность из-за потения приводят закупорке потовых желез. Потница может протекать в одной из трех форм — красной, кристаллической либо папулезной.

Болезни с сыпью у детей
Кожа патологически изменяется не только из-за ее локального поражения. Но и в результате негативных системных процессов. Распространенные заболевания с сыпью у детей:
- Менингококковый менингит. Вызван менингококком (Neisseria meningitidis), поражает церебральные оболочки. Воспаление гнойное с головными болями, лихорадкой, приступами рвоты. Способно осложниться менингококцемией (заражением крови). Тогда и появляются высыпания. Типичная локализация — на ногах, реже — на спине, на груди и на лице. Обычно это бесформенные пятна красного цвета, вызванные излитием крови.
- Розеола. За остро протекающую инфекцию ответственны герпесвирусы двух типов — 6 и 7. Температура может расти до 40,5°C, приводить к судорогам. Аппетита нет из-за тошноты, но может открыться диарея. Высыпные элементы розовые в виде точек или пятнышек. Поражаются спина, живот, грудь, лицо и конечности.
- Ветрянка. Роль возбудителя отведена вирусу герпеса третьего типа. В отличие от взрослых ветряная оспа у малышей протекает обычно без температуры. Проявляется герпетическая инфекция сменяющими друг друга высыпными элементами. Сначала красные пятнышки, далее — папулы, потом — пузырьки. Образуются на всем теле, их нет только на ладонях и на ступнях.
- Корь. Спровоцирована РНК-содержащим вирусом из рода Morbillivirus. После кашля, лихорадки, отека шейных лимфоузлов приходит черед кожи. Первой появляется сыпь во рту у ребенка в виде красных пятен на небе. Далее яркие пятнисто-папулезные элементы обнаруживаются на лице и за ушами. А затем обсыпает все остальное тело по принципу «сверху-вниз».
- Энтеровирусная инфекция. Обусловлена кишечными вирусами из семейства пикорнавирусов. Протекает с лихорадкой (до 40°C), ознобом, отсутствием аппетита, многократной рвотой. Зонами высыпаний становятся туловище и лицо. Это небольшие красные пятна, постепенно сливающиеся в единое целое.
- Краснуха. Возбудители — вирусы, принадлежащие роду Rubivirus. Температура поднимается умеренно. Малыш кашляет, жалуется на першение в горле. Глаза постоянно слезятся, особенно при ярком свете. У клиники такой вирусной сыпи у ребенка есть особенность — зуд возникает до, а не после нее. Расположена она на голове, включая волосистую часть, на руках и ногах. Ее очень много под коленями и на локтевых сгибах. Высыпания мелкие, круглые, розоватые, в форме пятен.
- Скарлатина. Связана с внедрением в организм бета-гемолитических стрептококков группы А. Интоксикация при скарлатине выраженная с ломотой в мышцах, рвотой, учащенным сердцебиением. Яркий симптом — малиновое окрашивание языка. Высыпные элементы мелкоточечные, постепенно темнеющие, сливающиеся в полосы. Наблюдаются на коже лица и тела, сгущаются в естественных складках.
- Инфекционный мононуклеоз. Есть четыре вида возбудителей: цитомегаловирусы, герпесвирусы 4, 5 и 6 типов. Для мононуклеоза характерны лихорадочное состояние, лимфаденопатия, ангина, гепатоспленомегалия. Высыпания появляются у каждого четвертого заболевшего. Это пятна, красные узелки или мелкие кровоизлияния. Расположены на любых участках тела.
- Вирус Коксаки. Представляет семейство пикорнавирусов, содержит РНК. Инфекция проявляется гипертермией, диареей, острой болью в глазах, нечеткостью зрения, повторной рвотой. Обсыпаны преимущественно руки и ноги. А также полость рта. Протекает с пузырьками, вызывающими дискомфорт и затрудняющими прием пищи.
- Парвовирус. ДНК-содержащий вирус принадлежит обширному семейству Parvoviridae. Дети жалуются на боли в голове, мышцах, суставах. Нос заложен, горло болит, постоянно тошнит. Вскоре на щеках образуется несколько отечных эритематозных бляшек. Они хорошо заметны на фоне бледного носогубного треугольника. Далее происходит их распространение по всему телу.
Стоит отметить и глистные инвазии. В детском организме паразитируют низшие черви — гельминты. Симптомы очень выражены в острую фазу. К ним относят лихорадку, боль в животе, приступы сухого кашля, апатию, раздражительность. Токсико-аллергический синдром становится причиной высыпаний. Это зудящие и болезненные при касании волдыри.
Виды сыпи у детей
Систематизируют высыпные элементы по очередности появления. Первичные — основные признаки, возникающие с самого начала. Вторичные являются их исходом. Так, пузырек первичен. Когда его содержимое прорывается наружу, образуется ранка. Вот она уже вторична. Первичные элементы:
- Геморрагические. По сути, кровоизлияния. Результат нарушения целостности сосудистых стенок. Красные или пурпурные в начале существования. С потерей кровью гемоглобина становятся сине-фиолетовыми. Затем зеленеют и желтеют. Существует 2 разновидности геморрагий. Петехиальные элементы размером от 0,2 до 0,5 см. Пурпуры самые большие, бывают больше 2,0 см. Между ними и петехиальными высыпаниями находятся экхимозные элементы диаметром от 1,0 до 2,0 см.
- Розеолезные. Пятнышки от розоватого до насыщенного красного цвета. Размер — от 0,1 до 0,5 см. Округлые или немного деформированные, четко очерченные либо как бы «размытые» на краях. Розеолы сливаются с поверхностью кожи. Если ее немного растянуть, то она выглядит неповрежденной.
- Пятнистые. От бледно-розовой до пурпурной окраски. Размеры варьируются от 0,5 до 2,0 см. Форма неправильная, обычно с четкими очертаниями. Мелкая сыпь у ребенка называется мелкопятнистой, крупная — крупнопятнистой.
- Везикулярные. Классические пузырьки с тонкими, прозрачными стенками и жидким содержимым. Как мутным, так и прозрачным. Минимальный диаметр — 0,1 см, максимальный — 0,5 см. Если события развиваются по негативному сценарию, то ранки после схлопывания пузырьком не заживают. Они становятся пустулами или гнойничками.
- Волдыри. Вызваны точечным отеком, связанным с повышенной проницаемостью сосудистых стенок. У элементов четкие границы. Цвет — от розоватого до бордового, размеры достигают 2,0 см. Иногда встречаются экземпляры и крупнее.
- Буллезные. Те же пузыри, но очень большие — от 3,0 до 5,0 см.
- Папулезные. Мягкие узелки. Уплощенные, но все же приподняты над кожной поверхностью. Окрашены в любые красные оттенки, разнообразны и по форме, и по размеру (от 0,1 до 2,0 см). Бывают макулопапулезными. Макула — мелкое бесцветное пятно. Папула — небольшой приподнятый бугорок. Также называются эритемой. Пятно, образованное из нескольких мелких, охватывает целый участок тела.
В детской дерматологии вторичных высыпных элементов насчитывается не меньше. Какими они бывают:
- гиперпигментированными участками;
- чешуйками;
- корками (корочками);
- эрозиями;
- трещинами;
- лихенами, внешне напоминающими лишай;
- язвами;
- рубцами.
В основе еще классификации лежит природа симптома. Он бывает инфекционным и неинфекционным. В свою очередь, последний имеет аллергическое, токсическое, аутоиммунное или иное происхождение.
При каких заболеваниях возникает сыпь у ребенка

К какому врачу обратиться при сыпи у ребенка
Диагностика при сыпи у ребенка
Родители могут для консультации вызвать детского дерматолога на дом. В первую очередь для осмотра. Опытный врач по внешнему виду элементов, может сразу заподозрить причину недомогания маленького пациента. А по количеству, цвету и расположению определить тяжесть болезни.
Предварительный диагноз будет подтвержден в клинике. Для этого необходимо дифференцировать патологии с похожими симптомами. Прием начинается с опроса родителей. Врача интересует, когда они впервые заметили сыпь у ребенка, как быстро увеличились размеры и количество элементов. Важно установить, почему они появились. Поэтому доктор попросит вспомнить, ел ли до этого ребенок новые для него продукты. А может педиатр назначил лекарство, с которым детский организм еще не был знаком.
После беседы начинается основной диагностический этап. Проводятся лабораторные анализы.
В рамках дифференциальной диагностики сыпи у детей может быть назначено ПЦР-исследование. Полученные сведения помогают установить видовую принадлежность инфекционного возбудителя. В сложных ситуациях используют гибридизацию. Метод позволяет отыскать конкретный генетический материал. А благодаря секвенированию выясняется еще и последовательность нуклеотидов в ДНК.
Из инструментальных вариантов выбирают неинвазивные. Поэтому во время процедуры исключены боли и дискомфорт.
Врач интерпретирует собранную информацию. Выставляется окончательный диагноз. Теперь наступает черед терапии заболевания, вызывающего у детей сыпь.
Результаты таких анализов и методик наиболее информативны:
- общеклинического анализа крови с лейкоформулой
- биохимии крови с определением маркеров воспаления, включая инфекционное
- иммуноферментного анализа
- бакпосева биоматериала в питательные среды
- микроскопии чешуек
- дерматоскопии
- оптического сканирования лазерным аппаратом
- ультразвукового сканирования кожи
- себуметрии, или количественного определения продукции кожного сала
- осмотра с лампой Вуда
- pH-метрии кожи
Лечение
Чаще детей госпитализировать не нужно. Конечно, есть и исключения. Малыши с умеренными и тяжелыми поражениями кожи лечатся в стационаре. Независимо от возраста госпитализируют пациентов с высокой температурой и подозрением на менингококковую инфекцию.
При сыпи на теле у ребенка терапия только комплексная. Из немедикаментозных методов востребована лечебная диета. Исключаются распространенные пищевые аллергены, жирное и жареное, сдобная выпечка, сладости, газированные напитки. Практикуется так называемый дробный прием пищи — понемногу, но 5-7 раз в день. Если позволяет состояние здоровья, показаны регулярные прогулки.
На первом плане всегда фармакотерапия. Препараты подбирают с учетом вида болезни. А дозируют, ориентируясь на возраст. Какие лекарства используются особенно часто:
- антибактериальные;
- антивирусные, в том числе иммуномодулирующие;
- иммуностимулирующие;
- антигистаминные;
- противозудные;
- энтеросорбенты;
- противовоспалительные;
- топические глюкокортикостероиды;
- местноанестезирующие;
- стимулирующие заживление кожи;
- антисептические.
Если температура высокая, назначаются жаропонижающие. В детском возрасте самыми безопасными считаются средства на основе ибупрофена и парацетамола.
Профилактика
Лучшая превентивная мера — вакцинация. Это актуально для сыпи у детей, вызванной инфекциями. Например, корью, краснухой, ветрянкой. Вакцинировать малышей нужно по графику из Национального календаря иммунопрофилактики. Сформируется крепкий специфический иммунитет. Теперь даже при контакте с вирусо- или бактерионосителем ребенок не заболеет.
И инфекционных, и неинфекционных высыпаний получится избежать, если прислушиваться к советам детских дерматологов. Что именно они рекомендуют мамам и папам:
- с ранних лет обучить ребенка правилам личной гигиены;
- регулярно проветривать его комнату, делать влажную уборку;
- менять подгузники после каждой дефекации;
- не переусердствовать с антисептиками, иначе иммунитет не укрепится, а ослабнет;
- закалять;
- пополнить рацион продуктами с макро- и микроэлементами, витаминами;
- одевать ребенка в соответствии с температурой воздуха;
- покупать одежду, которая хорошо пропускает воздух и поглощает влагу.
Значимы и профилактические осмотры. К ним обязательно привлекается дерматолог. Он оценивает качество ухода. Доктор может порекомендовать сменить определенное средство или добавить новое. Им будет обнаружена и пока еще небольшая сыпь на коже у ребенка. Лечение начнется своевременно.

У новорожденных симптом даже считается относительно физиологическим состоянием. Дело в том, что в столь раннем возрасте о достойной барьерной функции кожи речи не идет. Она остро реагирует на самый незначительный по меркам взрослых стимул. Например, неправильно подобранное средство для ухода. Проблема переходная, временная. Со временем местная защита окрепнет. Сопротивляемость к неблагоприятным воздействиям повысится.
Источники
- Детская дерматология: Справочник. Под. редакцией Д.П. Кроучука, А.Дж. Манчини; пер. с англ. Под ред. Н.Г. Короткого. М.: Практическая медицина, 201 0: 608.
- Боткина А.С. Вирусные экзантемы в практике педиатра. Практика педиатра, март, 2016: 54.
- Овсянников Д.Ю. Дифференциальная диагностика инфекционных болезней у детей. Детские инфекции. 2015; 14(1):49—54.
- Зверькова Ф.А. Болезни кожи детей раннего возраста. СПб.:Сотис, 1994. 235 с.
- Учайкин В.Ф. Руководство по инфекционным болезням у детей. — Москва: «ГЭОТАР-Медиа». — 1998. — 809 с.

Ответы на вопросы
Нужно ли обращаться к врачу, если у ребенка появилась сыпь, но больше ничего не беспокоит?
Безусловно. Вполне возможно, что это первый этап развивающейся болезни. Когда высыпаний станет больше, придет время интоксикации. А это высокая температура, слабость, даже желудочно-кишечные расстройства. Проверить здоровье ребенка нужно как можно раньше. Лечение будет недолгим и успешным.
Какими мазями можно избавить ребенка от сыпи?
Только теми, что назначены врачом. Если родители решили сами им побыть, то ждать осложнений долго не придется. Дифференциально-диагностический процесс сложен и для дерматолога с большим практическим опытом. Ему нередко приходится и устранять последствия родительских «экспериментов». Например, когда они лечили мазями с антибиотиками вирусную инфекцию. За несколько дней она успевает достичь 2-3 стадии. Здесь о быстром выздоровлении речи не идет.
Зачем доктор рекомендовал надевать рукавички грудничку с сыпью?
Речь идет о специальных варежках-«антицарапках». Это надежная защита младенца от себя самого. Беспорядочно размахивая ручками, он может повредить инфекционные пузырьки. Их слишком ранний прорыв приведет к самозаражению. С жидкостью вирусы или бактерии попадут на здоровые участки тела, образуют новые очаги. Примерно с полугода малыш способен целенаправленно расчесывать зудящую кожу. Так что «антицарапки» с завязками будут как нельзя кстати.
При какой сыпи у ребенка нужно срочно вызывать врача?
Критериев много. Самый тревожный сигнал — высокая температура на фоне высыпаний. Для детей первого года она смертельно опасна. Организм грудничка быстро теряет жидкость, могут развиться фебрильные судороги. А обезвоживание влечет за собой сбои в работе сердца, почек, легких.
Еще один опасный сопутствующий признак — головная боль. Особенно если она сопровождается светобоязнью, ригидностью (повышенным тонусом) затылочных мышц. Дело может быть в менингококковом менингите. В любом случае, при появлении изменений на коже стоит незамедлительно обратиться к специалисту.
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава