Корь у детей
Корь у детей – это острое вирусное заболевание, вызываемое микроорганизмом Polinosa morbillarum. Наряду с краснухой и скарлатиной, относится к типичным детским инфекциям. Отличается чрезвычайно высокой заразностью, массовым распространением и, что важно, тяжёлыми последствиями. До изобретения вакцины болезнь ежегодно уносила буквально миллионы жизней, но с началом массовой иммунизации ее распространение удалось затормозить. Корь осталась лишь в странах с низким уровнем жизни и на страницах медицинских учебников. До тех пор, пока без малого все родители прививали своих детей. До начала тенденции о вреде специфической иммунизации. В последние годы показатель коллективного иммунитета значимо уменьшился. Число непривитых детей растет. Болезнь возвращается и продолжает распространяться.
Диагностикой и лечением вирусной инфекции занимаются педиатры и инфекционисты. Узнать болезнь несложно. Характерные клинические проявления говорят сами за себя. Терапия проводится дома, симптоматически. Лишь в тяжелых случаях или при развитии осложнений врач рекомендует госпитализацию.
Причины кори у детей
Корь — это вирусное заболевание. Возбудителем инфекции является микроорганизм из семейства Paramyxoviridae, род Morbillivirus. Источник заражения — больной человек. Пациент передаёт патоген в последние несколько суток инкубационного периода и до 4 дня болезни включительно.
Микроорганизм отличается крайне высокой контагиозностью. Путь заражения — воздушно-капельный. Всего несколько минут контакта с больным человеком и заражения не избежать. Конечно, если ранее не была проведена иммунизация. В случае прохождения всего курса вакцинации формируется стойкий пожизненный иммунитет. В тех единичных описываемых клинических ситуациях, когда болезнь развивается, протекает она легко, в форме ОРВИ. Без тяжелой интоксикации и последствий.
Во внешней среде вирус кори неустойчив. В воздухе сохраняется не больше 2 часов после того, как больной ребенок покинул помещение. Моментально разрушается под действием антисептика, ультрафиолетовых лучей. При самых благоприятных для микроорганизма условиях живет всего пару часов.
Предрасполагающие факторы
- Корь у детей до года развивается ввиду отсутствия вакцинации (первая прививка делается в 12 месяцев). После года — отказ родителей от специфической иммунизации или наличие к ней противопоказаний.
- Незавершенный курс вакцинации: выполнен только один этап, в 12 месяцев. В 6-7 лет ревакцинация не проведена.
- Индивидуальная невосприимчивость вакцины (менее, чем у 3% детей даже завершенный курс иммунизации не обеспечивает выработку антител для защиты от инфекции).
- Ослабленный иммунитет (различные иммунодефицитные состояния, применение системных глюкокортикоидов, химиотерапии, цитостатиков).
- Контакт с больным человеком.
- Определенное значение играет сезонность. Вспышки кори у детей больше регистрируются зимой или ранней весной.
Патогенез
Вирус кори, как уже выше упоминалось, проникает в организм воздушно-капельным путем. То есть через органы дыхательной системы. Сперва патоген поражает слизистую оболочку носа. Внедряется в клетки и начинает в них активно размножаться. Далее проникает в регионарные лимфатические узлы. В них также делится, накапливается, обуславливает разрастание анатомических структур. На 3 день после начала репликации проникает в кровь. Формируется первичная вирусемия. По системному кровотоку патоген распространяется по организму, но поражает не все органы и ткани, а только клетки ретикулоэндотелиальной системы. Опять же, размножается в них, накапливается. Повторно выбрасывается в кровоток. Формируется вторичная вирусемия. Инкубационный период заканчивается, появляется клиническая симптоматика поражения.
Классификация кори у детей
По типу болезнь может быть:
- типичной;
- атипичной.
Атипичная, в свою очередь, может быть:
- митигированной (у привитых или переболевших детей, отличается более мягким течением);
- абортивной (болезнь развивается остро, с характерными проявлениями, но в течение суток-двое самостоятельно проходит, не оставляет после себя следов);
- стертой (признаки кори у детей есть, но выражены неявно);
- бессимптомной (клинические проявления патологии отсутствуют).
В зависимости от степени тяжести:
- легкая;
- среднетяжелая;
- тяжелая.
Разделяется корь у ребенка и по течению:
- гладкое (на фоне проводимой терапии разрешается, маленький пациент выздоравливает);
- негладкое: появляются осложнения патологии, обостряются хронические заболевания или присоединяется вторичная бактериальная инфекция.
Симптомы кори у детей
Болезнь у детей в своем развитии проходит 4 последовательные друг за другом стадии: инкубацию, продромальную, проявления на коже, выздоровление.
Инкубационный период кори у детей составляет от 1 до 3 недель. Чаще первые клинические проявления появляются через 9-11 дней.
Далее начинается продромальная стадия. Продолжается таковая приблизительно 3-4 дня. Основные жалобы:
- повышение температуры тела, лихорадка до 38-40 градусов;
- чихание, насморк, заложенность носа;
- ощущение першения, боли в горле, чувство инородного тела;
- неприятные ощущения при глотании;
- воспаление слизистой оболочки глаз (конъюнктивит), слизистые выделения, слезотечение, светобоязнь;
- головную боль, недомогание, общую слабость;
- ребенок становится капризным, беспокойным, плохо спит;
- болезненность при пальпации лимфатических узлов, больше затрагивает патология образования на шее, в затылочной области.
От банального ОРВИ корь отличают пятна Бельского-Филатова-Коплика. Появляются они напротив коренных зубов, с внутренней стороны щек. Совсем маленькие по размеру, беловато-серого цвета, но могут сливаться между собой, формируя довольно немалые площади поражения. Незначительно возвышаются над поверхностью кожи. Окружены венчиком гиперемии. Сохраняются такие элементы всего пару дней и к моменту, когда на остальной поверхности кожи появляется типичная для болезни сыпь, пятна во рту самостоятельно исчезают.
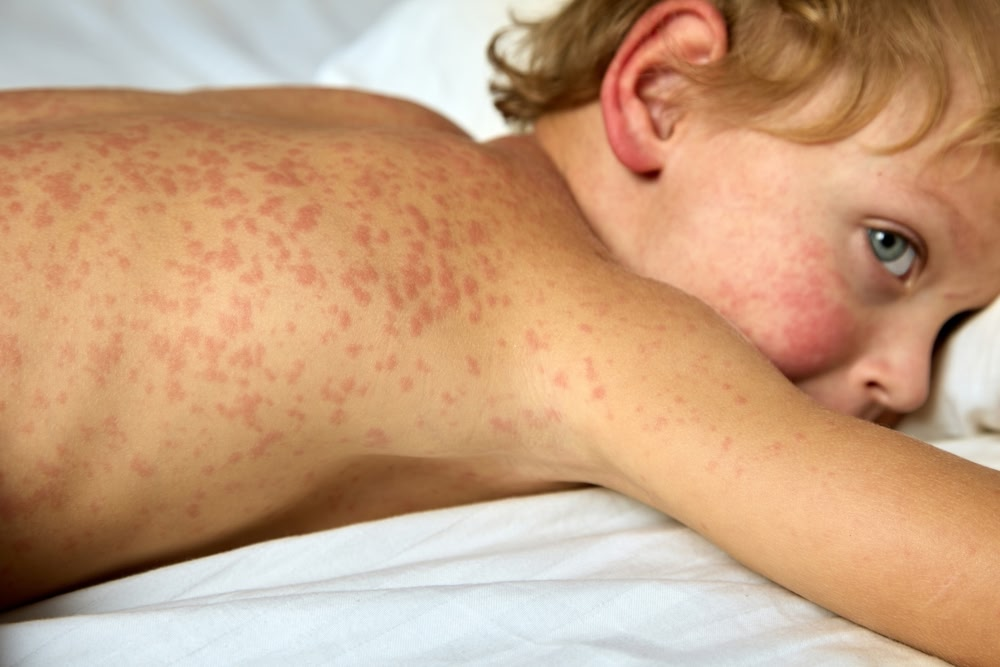
Как проявляется корь у детей далее: вместе с исчезновением элементов на слизистой оболочке появляется сыпь. Мелкая, красная, в виде пятен и узелков, но может сливаться между собой. Тогда очаги поражения занимают довольно большие участки тела. Папулы немного возвышаются над поверхностью кожи, пятна плоские. Клинически сопровождаются некритичным зудом, дискомфортом.
Что касается локализации, сыпь при кори у детей имеет определенную последовательность. Первоначально высыпания появляются на верхней части тела: голове и шее. В течение следующих суток распространяется на туловище: живот, спина, плечи, предплечья. В последний, 3 день, поражает область таза, нижние конечности, кисти рук. Обратная инволюция элементов сыпи происходит в том же направлении. Пока на нижних конечностях красные точки только появляются, на лице и шее уже бледнеют.
Остаточные гиперпигментации через коричневое отрубевидное шелушение разрешаются в течение одной-двух недель. Симптомы в виде общей интоксикации также проходят. Температура тела приближается к норме, усталость, слабость, утомляемость больше не беспокоят. Аппетит и сон возвращаются. Наступает выздоровление.

Симптомы кори у детей 7 - 10 лет и у малышей в 3 года особо различаться не будут. В любом возрасте ребенок будет жаловаться на сыпь, катаральные явления, признаки общей интоксикации. И малышу, и подростку потребуется консультация и наблюдение врача.
Осложнения кори у детей
Вирус, вызывающий корь, отличается тропизмом к эпителиальным клеткам: кожа, кровеносные сосуды, дыхательные пути, глаза и центральная нервная система.
Так, к последствиям кори у детей стоит отнести:
- распространение инфекции на нижние дыхательные пути с развитием вирусного или бактериального ларинготрахеита, пневмонии;
- ложный круп;
- отит;
- синусит;
- тяжело протекающие кератоконъюнктивиты, плохо поддающиеся лечению;
- поражение слизистой полости рта – стоматит;
- поражение оболочек головного мозга: менингит, энцефалит, менингоэнцефалит.
Кроме перечисленных осложнений, Polinosa morbillarum обладает выраженным иммуносупрессивным действием. Во-первых, не даёт организму полноценно бороться с протекающим патологическим процессом. Во-вторых, увеличивает риск присоединения вторичной инфекции. И, в-третьих, способствует обострению хронических заболеваний, за поддержание в ремиссии которых ранее отвечала иммунная система. Все это значительно усугубляет течение и исходы инфекционной болезни.
Предупредить перечисленные, в том числе жизнеугрожающие осложнения, довольно просто. Достаточно всего лишь сделать ребенку прививку от кори.
Диагностика
Диагностика кори сложностей не представляет. Это одно из немногих заболеваний, при котором педиатра лучше вызвать на дом. Дабы не заражать других детей, учитывая практически стопроцентную контагиозность микроорганизма. Педиатр приедет к маленькому пациенту. Осмотрит кожу и слизистые. Проведет аускультацию лёгких. Предложит дообследование:
- общий и биохимический анализ крови;
- общий анализ мочи;
- мазок из носоглотки для подтверждения именно коревой инфекции (особенно информативна полимеразная цепная реакция - ПЦР);
- определение антител сыворотки крови методом ИФА (класс M и G);
- рентгенографию грудной клетки;
- КТ, МРТ головного мозга;
- консультацию узких специалистов по необходимости: офтальмолог, оториноларинголог, невролог.
Благодаря нашим знаниям, полученным на практике, все случаи коревой инфекции на этапе диагностики стоит делить на 3 группы:
- Подозрительный. У пациента определяется один или даже 2-3 типичных для данной патологии симптомов.
- Вероятный. Также определяется несколько признаков коревой инфекции и ребенок, его родители указывают на предшествующий контакт с больным ребенком (болезнь у него либо подозревалась, либо уже подтверждена).
- Подтвержденный. Маленький пациент, после клинического обследования сдал мазок из носоглотки или выполнено исследование сыворотки крови на наличие в ней иммуноглобулинов.
Окончательный диагноз коревой инфекции может быть выставлен исключительно при его подтверждении. Если клиника соответствовала заболеванию, а ПЦР или серологические тесты не подтверждают наличие в организме патогена, болезнь должна быть исключена.

Лечение кори у детей
Лечиться от кори, согласно клиническим рекомендациям, можно и дома. Врач выставляет диагноз, назначает терапию. Рекомендует родителям наблюдать за состоянием пациента. При его ухудшении, развитии осложнений возможна госпитализация в инфекционный стационар.
Медикаментозная терапия
Специфических препаратов для устранения коревой инфекции нет. Терапия проводится симптоматически.
В первые сутки-двое, для поддержания функции иммунной системы, ребенку может быть назначен интерферон-альфа 2b. Препарат стимулирует организм бороться с вирусом, оказывает противовоспалительное, иммуномодулирующее и противовирусное действие.
Для снижения температуры тела применяются нестероидные противовоспалительные средства. Показаны таковые только при значении 38.5 градусов и выше. Плюс к тому, препараты уменьшают общую интоксикацию. Ребенку, хоть на пару часов, но становится легче.
Для облегчения носового дыхания педиатр назначает сосудосуживающие капли в нос, рекомендует промывание гипертоническим раствором.
С целью уменьшения боли в горле специалист может посоветовать пластинки для рассасывания, ингаляции, полоскания растворами антисептиков или разбрызгивание их по слизистой оболочке полости рта.
Немедикаментозная терапия
В рамках немедикаментозной терапии врач порекомендует ребенку соблюдать постельный режим. Побольше отдыхать, меньше вставать с постели. Конечно, в 2-3 года этого добиться будет сложно, но уговорить детей постарше пару дней отлежаться все же возможно.
Важно больше поить маленького пациента. Рассчитать возрастную норму жидкости поможет врач. Плюс стоит добавить на потери в виде повышения температуры тела, одышку.
Родителям нужно проконтролировать питание ребенка. Оно должно быть щадящим, легкоусвояемым, но при этом достаточным по калорийности, потребляемым витаминам и минералам.
Прогноз и профилактика
Прогноз при коревой инфекции благоприятный. За несколько дней, при условии выполнения рекомендаций педиатра, ребенок выздоравливает. Сохраняется стойкий пожизненный иммунитет.
Профилактика специфическая. Заключается она в том, чтобы вакцинировать абсолютно всех детей согласно календарю профилактических прививок. В год и в 6-7 лет. Всего 2 прививки смогут защитить ребенка от опасного заболевания, предупредить все возможные его осложнения.

В практической педиатрии существует экстренная профилактика кори. Родителям с ребенком, после контакта с больным инфекцией пациентом, стоит как можно раньше обратиться к специалисту. В течение первых 5 суток вводится иммуноглобулин. Если болезнь даже после инъекции и разовьется, то пройдет в лёгкой форме, без осложнений.
Источники
- Евро-азиатское общество по инфекционным болезням (МОО “ЕАОИБ”), Национальная ассоциация специалистов по инфекционным болезням академика В.И. Покровского “Клинические рекомендации. Корь”, 2024.
- Л.Н. Мазанкова, Л.Ф. Нестерина, С.Г. Горбунов, “Корь у детей”, 2012.
- В.Н. Тимченко, Т.М. Чернова, О.В. Булина, Е.Б. Павлова, А.Н. Назарова, О.А. Леоничева, Е.В. Тимофеева, “Корь у детей раннего возраста”, 2015.

Ответы на вопросы
Как начинается корь у детей?
Корь у педиатрических пациентов начинается абсолютно неспецифично. С общей интоксикации и катаральных явлений. Ребенок жалуется на повышение температуры тела, слабость, утомляемость, недомогание и ломоту в теле. Появляется насморк, заложенность носа и першение в горле. Практически сразу воспаляются глаза: покраснение, слезотечение, светобоязнь. До появления патогномоничных пятен на слизистой оболочке полости рта заподозрить корь, провести дифференциальную диагностику с ОРВИ практически невозможно.
Как протекает корь у привитых детей?
Болезнь у детей, прошедших даже первую часть иммунизации, будет протекать гораздо легче. Отсутствует столь выраженная интоксикация, катаральные явления. Меньше температура тела, не так сильно беспокоит кашель и насморк. Нет явных высыпаний. Если они и появляются, то быстро сходят самостоятельно. Не доставляют маленькому пациенту дискомфорта. И, что главное, практически исключена вероятность развития осложнений.
Что делать, если ребенок проконтактировал с больным корью?
Если ребенок проконтактировал с больным корью, родителю нужно сначала посмотреть в прививочную карту. Узнать, проходил малыш вакцинацию от инфекции или нет. Исходя из этого, есть 3 варианта развития событий. Первый – курс иммунизации завершен. Ничего делать не нужно. Кори у ребенка скорее всего не будет. Второй – первая вакцина сделана, вторая ещё нет. Маме и папе нужно наблюдать за состоянием ребенка. Если болезнь и появится, пройдет она легко. Не будет критично отличаться от ОРВИ. И третий вариант – человек не привит. Следует срочно обратиться к педиатру для решения вопроса об экстренной иммунопрофилактике.
Сколько длится карантин по кори?
Карантин по коревой инфекции продолжается ровно 3 недели. Он включает в себя инкубационный период, когда ребенок уже заразен, этап катаральных явлений, высыпаний и до начала выздоровления. В это время ребенку категорически запрещено покидать место изоляции, контактировать с другими детьми. Учитывая крайне высокую контагиозность микроорганизма, только карантин поможет остановить распространение болезни среди остальных детей.
Заболевания по направлению Детский инфекционист
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава




























