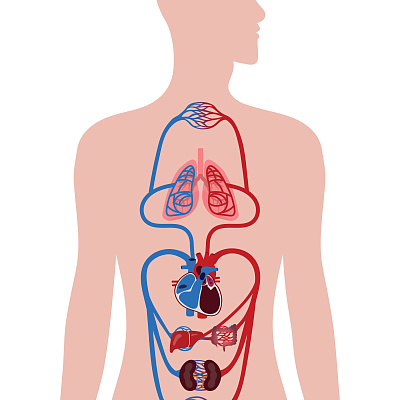
Сердечная недостаточность
Сердечная недостаточность – это острое или хроническое клиническое состояние, при котором силы сокращения миокарда недостаточно для обеспечения потребностей органов и тканей притоком крови. Причин болезни много. Обычно это кардиальные патологии: ИБС, пороки, аритмии. Сердце долго работает на пределе своих возможностей. Всеми силами старается компенсировать функцию, устает.
Острое состояние без своевременной медицинской помощи приводит к печальным последствиям. С хронической формой результат более благоприятный. Если обратиться к врачу, болезнь можно вывести в ремиссию.
Диагностикой и коррекцией состояния занимается кардиолог совместно с терапевтом.
Причины сердечной недостаточности
Сердечная недостаточность (СН) – это не самостоятельная болезнь, а особая форма, закономерный исход существующих в органе нарушений. Миокард захватывает воспалительный процесс или появляется препятствие на пути импульса. Работа кровяного насоса расстраивается. В полную силу перекачивать объем он уже неспособен. Кровь застаивается, клетки тканей организма не получают достаточного количества кислорода. Тройку кардиальных патологий разделили между собой ишемическая болезнь со всеми ее формами, артериальная гипертония и инфаркт миокарда. Остальные причины регистрируются чуть реже. Среди них:
- врожденные и приобретенные пороки;
- нарушения ритма (аритмии);
- кардиомиопатии;
- изменения анатомии, работы двух- и трехстворчатого клапана;
- патологии оболочек органа: перикарда, эндокарда;
- изменения проводимости.
Нечасто, но встречаются в качестве первопричины проблемы за пределами сердечно-сосудистой системы:
- анемия тяжелой степени тяжести;
- полиорганная недостаточность и как ответ на нее, синдром системного воспалительного ответа;
- гиперфункция щитовидной железы;
- почечная недостаточность в запущенной стадии развития;
- ятрогения (врач неправильно рассчитывает объем, который можно влить в венозное русло);
- ХОБЛ;
- инсульт, церебральный инфаркт в анамнезе.
Факторы риска развития СН
Факторы риска врачам хорошо известны. Увеличивают риск недостаточности все те же триггеры, что провоцируют кардиальные болезни. А именно:
- возраст (человек стареет, организм изнашивается, с каждым годом поддерживать прежнюю работу становится все сложнее);
- частое употребление алкоголя;
- зависимость от никотина;
- хронические стрессы;
- малоподвижный образ жизни;
- избыток веса;
- пол.
Наше исследование показало, что во многом развитие сердечно-сосудистых болезней определяет не только исходная причина, но и такие факторы, как возраст, пол.
У молодежи СН больше казуистика, чем правило. Гормоны защищают молодой организм от многих проблем.
Дальше, с возрастом, концентрация биологически активных веществ падает. Причем у слабого пола далеко не так интенсивно, как у сильного. Что обуславливает новую статистику. Мужчины болеют чаще, сердечные заболевания манифестирует раньше. У женщин до 40-50 лет сердце «защищено» эстрогенами. Изменения начинаться могут, но до активных проявлений далеко.
И последние изменения в статистике приходятся на возраст после окончания менопаузы у некогда фертильных пациенток. Уровень гормонов падает. Симптомы у женщин после 60 по частоте сравниваются с таковыми у мужчин.

Патогенез сердечной недостаточности
Для понимания патогенеза СН нужно сделать небольшой экскурс в анатомию.
Сердце – главный орган, перекачивающий всю артериальную и венозную кровь. Состоит оно из 4 камер: 2 предсердия (правое и левое), 2 желудочка (правое и левое). Распределив между собой зоны кровоснабжения и обязанности, анатомия разделилась на 2 круга кровообращения: большой и малый, соответственно.
Малый (легочной) отвечает за газообмен в легких. Начинается он в правом желудочке, когда венозная кровь выходит в легочной ствол. Дальше проходит по правой и левой одноименным артериям, доходит до органа дыхания. Там разветвляется на артериолы, венулы, газы между собой обмениваются и через 4 легочные вены уже артериальная кровь впадает в левое предсердие. С левого предсердия через митральный клапан попадает в левый желудочек, где начинается большой круг кровообращения.
Большой круг отвечает за насыщение артериальной кровью всего организма. Через аорту богатый кислородом субстрат разносится по органам и тканям, в моменте отдает питательные вещества, забирает углекислый газ и продукты метаболизма. В таком виде возвращается в правое предсердие через верхнюю и нижнюю полую вену. Затем через трикуспидальный клапан опять в правый желудочек. И заново в малый круг.
Можно выделить следующие определяющие моменты:
- Сократительная способность миокарда на фоне сопутствующих болезней уменьшается. Левому желудочку банально не хватает сил выбросить столько, сколько нужно. Органы и ткани ощущают дефицит питательных веществ, дают сигнал нервной системе.
- На такой недостаток крови для обеспечения всех потребностей реагирует симпато-адреналовая система, увеличивается выброс адреналина, норадреналина.
- Сосуды сужаются, венозный возврат к сердцу увеличивается, левый желудочек в диастолу достаточно наполняется кровью. Давление в камерах выравнивается.
Другими словами, организм сам компенсирует собственное состояние. Помогает сердцу работать. Но есть у эффекта и обратная сторона. Эта же система в дальнейшем провоцирует СН.
Сужение сосудов под действием катехоламинов провоцирует выброс ангиотензина 2. Не вдаваясь в биохимические нюансы, жидкость и вода в организме задерживаются. Венозный возраст увеличивается, желудочек за счет объема растягивается. Но субстрат давит на стенки. Под такой компрессией клетки миокарда разрушаются, заменяются фиброзной тканью. Мышце и так сложно было вытолкнуть из себя весь субстрат, а тут волокон для этого становится еще меньше. Прогрессирует систолическая дисфункция, при которой кровь в полной мере не может выброситься в аорту, застаивается. С каждым сокращением вбирает в себя все больше. Вместе с систолической дисфункцией развивается диастолическая. Давление в малом и большом круге кровообращения нарастает. Формируется сердечная недостаточность.
Классификация сердечной недостаточности
Первостепенная классификация болезни – по ее течению. В зависимости от формы врач определяет симптомы, интенсивность нарушений, время, которое есть для оказания медицинской помощи. Специалисты выделяют:
- Острую. Клиника развивается мгновенно. Состояние ближе к критичному. Медпомощь нужна сиюминутно, иначе печально.
- Хроническую форму. Клиника не столь яркая, усиливается со временем. Дает пациенту время на обследование, начало лечения. Прогноз более благоприятный.
Острая, в свою очередь, протекает:
- De Novo (возникает первично);
- декомпенсированная хроническая сердечная недостаточность.
ХСН делится на несколько вариантов:
- стабильная;
- прогрессирующая;
- декомпенсированная.
Варианты ХСН по фракции выброса (возможности левого желудочка выбросить кровь в аорту):
- низкая (сохранено до 40%);
- промежуточная (40-49%);
- сохраненная (50% и больше).
В зависимости от того, какой круг кровообращения больше перегружен объёмом, различают:
- правожелудочковую;
- левожелудочковую СН.
По нарушению функции сердца есть несколько видов сердечной недостаточности:
- систолическая;
- диастолическая.
Стадии сердечной недостаточности сразу описали Стражеско-Василенко. Затем на одном из конгрессов в России классификация была пересмотрена, немного видоизменена. Согласно ей существует:
- 1 стадия (начальная). Функция левого желудочка уже изменена, но симптомов еще нет. Кровообращение в пределах нормы.
- 2а стадия (клинически выраженная). Гемодинамика страдает только в малом или большом круге. Организм на этом этапе еще способен компенсировать изменения сердца.
- 2б стадия (тяжелая). Поражены оба круга кровообращения. Компенсация перестает справляться с изменениями.
- 3 стадия (конечная). Тяжелая дисфункция кровяного насоса с необратимыми изменениями анатомических ориентиров, с поражением органов-мишеней. Гемодинамика нестабильна.
Функциональные классы сердечной недостаточности:
- 1 ФК. (ограничений в активной жизни нет). Привычную нагрузку пациент переносит легко, при чрезмерном напряжении нужно немного больше сил для восстановления, возможна незначительная одышка.
- 2 ФК (незначительное ограничение). Симптомы поражения сердца появляются в моменте привычной физической нагрузки. Во время отдыха не беспокоят.
- 3 ФК (заметное ограничение). Нагрузка даже меньше, чем нормальная для пациента, привычная дает клинику поражения. В покое проявлений также нет.
- 4 ФК (непереносимость физической нагрузки). Любая активность очень явно себя проявляет. Появляется одышка, сердцебиение, выраженная слабость. Симптомы есть и во время отдыха.
При правильно назначенном лечении состояние пациента улучшается. Функциональный класс может снижаться. И, напротив, при отсутствии должной терапии, нарастать.
Симптомы сердечной недостаточности
Клинику состояния определяет вариант течения: для острой и хронической стадии симптомы будут разные. Также признаки сердечной недостаточности обусловлены тем, в каком именно круге кровообращения происходит застой.
Острая сердечная недостаточность
Клинические проявления сердечной недостаточности развиваются внезапно.
Если из строя выходит правый желудочек, застаивается в венах кровь, давит на стенки сосуда. Признаки этой формы сердечно-сосудистой недостаточности:
- сильные, резко прогрессирующие отеки;
- боль в области левой половины грудной клетки;
- критичная одышка, невозможность вдохнуть полной грудью;
- холодный липкий пот;
- цианоз кожи за счет недостатка кислорода;
- выраженные боли в правом подреберье за счет растяжения глиссоновой капсулы печени;
- набухание шейных вен;
- падение артериального давления, и, как следствие, слабость, головокружение, вплоть до синкопального состояния;
- пульс нитевидный.
Совершенная иная клиника характерна для застойной острой сердечной недостаточности левого желудочка. Надо сказать, она выражена даже больше, чем при правостороннем вовлечении. К характерным для этой формы симптомам стоит отнести:
- Одышка. В отличие от правожелудочковой формы, беспокоит периодически, не постоянно. Нарастает больше по ночам (как приступ сердечной астмы), доходит до удушья. Для облегчения симптома пациент принимает вынужденное положение, дыхание немного облегчается.
- Кашель. Сперва сухой, затем присоединяется мокрота, но ее откашливание облегчения не приносит. По мере прогрессирования болезни характер меняется на пенистый, окрашивается в розоватый цвет.
- Влажные хрипы в легких слышны даже без стетофонендоскопа.
- Бледность кожи, цианоз носогубного треугольника, пальцев рук и ног. Выступание холодного липкого пота.
- Общее состояние очень возбужденное, на фоне такой клиники явно выражен страх смерти.
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность, по аналогии с острой, для правосторонней и левосторонней локализации также отличается.
В первом из перечисленных вариантов пациент жалуется на отеки. Сначала ноги, похожие на колодки. Потом увеличение размера печени, дискомфорт под ребром и, как следствие, асцит. При прогрессировании доходит до пространства между плевральными листками, гидроторакса. Сочетание избытка жидкости во всех локализациях врачи называют анасаркой. Из прочего: трудно даются физические нагрузки, неявно, но беспокоит одышка. Нехватка кислорода дает о себе знать синюшностью кожи и слизистых.
Из внекардиальных проявлений состояния пациент отмечает поражение пищеварения. Тошнит, есть не хочется. Несмотря на относительно малое питание, беспокоят запоры. Вес при такой работе ЖКТ падает.
Страдает на фоне застоя кровообращения и мочевыделительная система. Урежается мочеиспускание в дневное время и учащается по ночам. Этот симптом у мужчин после 60 можно легко спутать с болезнью предстательной железы, важна подробная дифференциальная диагностика.
Застой в большом круге дает уже другую клинику. Главная жалоба – одышка (подробно расписана в функциональных классах). Чем сильнее выражена, тем больше организм страдает от дефицита кислорода. Беспокоит слабость, утомляемость, цианоз кожи и слизистых. По сердцу периодически возникает ощущение чрезмерно сильных его сокращений.
В целом, клиника мало чем отличается от острой формы. Разве что выраженность симптомов будет куда меньше. Медицинская помощь нужна уже не сиюминутно, а планово.
Осложнения сердечной недостаточности
Сердечная недостаточность – это уже осложнение острых или хронических кардиальных болезней, последняя стадия их прогрессирования. Последствий клинического состояния в таком варианте избежать сложно. Вопрос больше стоит во времени их возникновения и возможных исходах.
Пациенту стоит опасаться:
- кардиогенного шока;
- отека легких;
- тромбоэмболии;
- жизнеугрожающих нарушений ритма;
- прекращения сокращений миокарда;
- поражение органов-мишеней (больше страдают печень, почки, легкие, крайне чувствительна к гипоксии центральная нервная система);
- инфаркт миокарда;
- асцит, гидроторакс (жидкость в плевральной полости), анасарка (отеки по всему телу).
Каждая из перечисленных болезней может крайне быстро закончиться печально. При многих состояниях летальный исход наступает и вовсе за считаные секунды. Поэтому допускать до такого не стоит. Лучше обратиться к врачу, пройти диагностику. Получая нужное лечение, сохранить себе жизнь.

Сердечная недостаточность правого или левого желудочка редко протекает изолированно. Особенно если пациент не посещает специалиста, не получает лечения. Поражение одного круга кровообращения быстро влечет за собой вовлечение второго, что приводит к тотальной дисфункции органа. Прогноз, естественно, сразу становится куда хуже. Что еще раз подчеркивает важность своевременной диагностики, лечения возникших изменений организма.
Диагностика сердечной недостаточности
Если ранее никогда не было проблем с сердечно-сосудистой системой, при появлении первых необычных ощущений не стоит затягивать с диагностикой и лечением. Нарушение самочувствия – повод для первичной консультации. Можно пригласить терапевта на дом. При имеющихся сердечных патологиях, в остром состоянии выжидательная позиция крайне опасна. Нужно срочновызвать бригаду скорой помощи. Специалисты купируют выраженные симптомы и при необходимости отвезут в стационар.
Полноценное обследование начинается с детализации жалоб, сбора анамнеза заболевания и жизни. Важен абсолютно каждый нюанс, поэтому описать клиническую картину стоит максимально подробно. Врач поможет, задавая по ходу беседы наводящие вопросы. Дальше приступит к физикальному обследованию. Важна перкуссия и аускультация сердца, легких, осмотр на предмет отеков. Не обойдется без измерения артериального давления, сатурации крови, подсчета частоты сердечных сокращений. Получив всю возможную на этом этапе информацию, врач предлагает план дальнейшего обследования.
Путь понятен: от простого к сложному. Специалист рекомендует:
- лабораторные анализы;
- электрокардиографию;
- холтеровское мониторирование;
- суточный мониторинг артериального давления;
- ЭКГ с нагрузочными тестами, применением фармпрепаратов;
- ЭХО сердца;
- рентгенографию органов грудной клетки;
- КТ сердца, по необходимости с контрастированием;
- МРТ внутренних органов;
- коронарную ангиографию.
Как правило, специалисты назначают сразу несколько тестов. Их результаты помогают со всех возможных аспектов оценить степень сердечной недостаточности, сохранность функции. Понять, что делать дальше.
Лечение сердечной недостаточности
Лечение клинического состояния всегда проводится комплексно. Кардиолог рекомендует препараты для разрешения основного заболевания, ими же помогает органу поддерживать физиологическую функцию. Рассказывает о допустимой физической нагрузке, питании и прочих составляющих здоровья сердечно-сосудистой системы. На фоне правильно подобранного воздействия улучшение состояния наступает довольно быстро. Или, если фармакотерапия оказывается недостаточно эффективна, специалист предлагает оперативное вмешательство.
Где будет находиться пациент во время лечения, зависит от исходного состояния, течения и выбранной тактики. Хирургия всегда требует госпитализации. Хронические компенсированные формы лечатся обычно дома. Декомпенсация, острое течение требует наблюдения в клинике. В том числе, в отделении реанимации.
Неотложная помощь при сердечной недостаточности
Если говорить об острой форме, счет идет на минуты. Чем раньше будет оказана помощь, тем выше вероятность у пациента в принципе дожить до стационара.
Первое, что необходимо сделать – вызвать неотложку, подробно рассказать, что случилось, какие симптомы у пациента. Так специалист сможет понять, насколько экстренно нужна медицинская помощь. Даст несколько советов, как купировать приступ.
Что могут сделать близкие для облегчения состояния до приезда врачей:
- Посадить на диван, кровать, помочь опустить ноги и наклонить туловище вперед. Дышать сразу станет легче.
- Освободить шею от платков, галстуков и прочих сдавливающих предметов.
- Стоит открыть окно, впустить в комнату больше воздуха.
- Оказать психологическую поддержку. Нередко острое состояние сопровождается возбуждением, ощущением страха смерти. Оставлять больного одного нельзя. Нужно разговаривать с ним, успокаивать. Любым способом предотвратить панику, так как она только усугубит состояние.
Консервативное лечение.
Сердечная недостаточность, как выше упоминалось – это функциональный итог основного кардиального заболевания. То есть все силы врача в вопросе фармакотерапии направлены на первопричину нарушения. Одновременно препараты поддерживают работу сердечно-сосудистой системы.
В арсенале кардиологов есть:
- ингибиторы ангиотензинпревращающего фермента;
- блокаторы рецепторов ангиотензина 2;
- ингибиторы неприлизина;
- бета-блокаторы;
- сердечные гликозиды;
- вазодилататоры;
- диуретики;
- антиагреганты;
- антикоагулянты.
Выбор препаратов, суточная дозировка, объем и способ применения врач определяет в каждом случае индивидуально.
Хирургические вмешательства.
Операции на сердце выполняют в двух случаях: когда консервативной терапией не получается добиться должного эффекта или кардиохирург изначально понимает, что препараты в конкретной ситуации бессмысленны.
В рамках оперативного лечения специалисты применяют:
- изменение формы, анатомии клапанов;
- имплантацию приборов для сохранения нормального ритма;
- восстановление с помощью стентов, шунтов нормальной проходимости сосудов.
Крайний вариант лечения запущенной сердечной недостаточности – трансплантация органа.
Изменение образа жизни.
Помимо лекарственных средств, возможных операций пациенту придется изменить свой образ жизни. В частности:
- не злоупотреблять физической нагрузкой, особенно если она не по силам;
- больше отдыхать;
- выходить на прогулки на свежем воздухе;
- сбросить лишний вес;
- соблюдать специальную диету при сердечной недостаточности;
- ограничить потребление соли и жидкости.
Прогноз и профилактика сердечной недостаточности
Прогноз неблагоприятный. Патология сердечно-сосудистой системы достигла пика. Все, что под силу врачу – это не допустить дальнейшего ее прогрессирования, сохранить оставшуюся функцию сердца. Если пациент своевременно обращается за помощью, последствий удается избежать. Абсолютное отсутствие лечения, напротив, всегда заканчивается печально.
Сердечной недостаточности можно избежать. Для этого врачи рекомендуют:
- исключить вредные привычки;
- поддерживать в допустимых границах массу тела;
- правильно питаться;
- больше двигаться;
- уменьшить влияние стрессовых факторов;
- лечить сопутствующие хронические заболевания;
- регулярно проходить обследование, в том числе с целью диспансеризации.
Источники
- Н.Л. Цапаева, «Острая сердечная недостаточность», 2013.
- Н.В. Реброва, И.В. Долгалев, Т.М. Рипп, «Хроническая сердечная недостаточность: клиника, диагностика, лечение», 2019.
- Воронков Л.Г., “Хроническая сердечная недостаточность”, 2002.

Ответы на вопросы
Сколько живут с сердечной недостаточностью?
Однозначно ответить на вопрос нельзя. Кто-то не проживет и года, другой сможет продлить себе жизнь до старости, умереть от других причин. Зависит исход от первопричины, особенностей течения, приверженности к лечению и еще нескольких десятков других факторов. Соблюдение абсолютно всех рекомендаций специалиста однозначно повысит шанс на долголетие.
Берут ли в армию с сердечной недостаточностью?
Нет, не берут. В расписании болезней есть код 42, согласно которому пациенты с нарушением функции сердца не призываются к военной службе. Определяют в подкласс «Д», не годен или, реже, «B», ограниченно годен. В военное время или в запас. Надо сказать, что для получения такого военного билета пациенту придется пройти тщательное обследование, доказать негодность к службе.
Какое давление при сердечной недостаточности?
В начальных стадиях заболевания показатель может быть в пределах нормы, однако по мере его прогрессирования неуклонно снижается. Систолическая функция органа нарушена. Верхнее значение на тонометре обычно не превышает 100-110 мм.рт.ст. Диастолическое также невысокое. 60-70 мм.рт.ст. Что важно, разбежка между систолическим и диастолическим оказывается совсем небольшой.
Можно ли вылечить сердечную недостаточность?
Полностью вылечить не получится. Заболевание, если уже выставлено, никуда не исчезает, не проходит. Но и не становится приговором. Пациент должен принимать таблетки, соблюдать рекомендации врача, регулярно посещать специалистов для контрольных осмотров. Тогда патология выйдет в ремиссию, на качестве жизни критично не скажется.
Заболевания по направлению Кардиолог
Популярные статьи

Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава