Низкое расположение плаценты при беременности
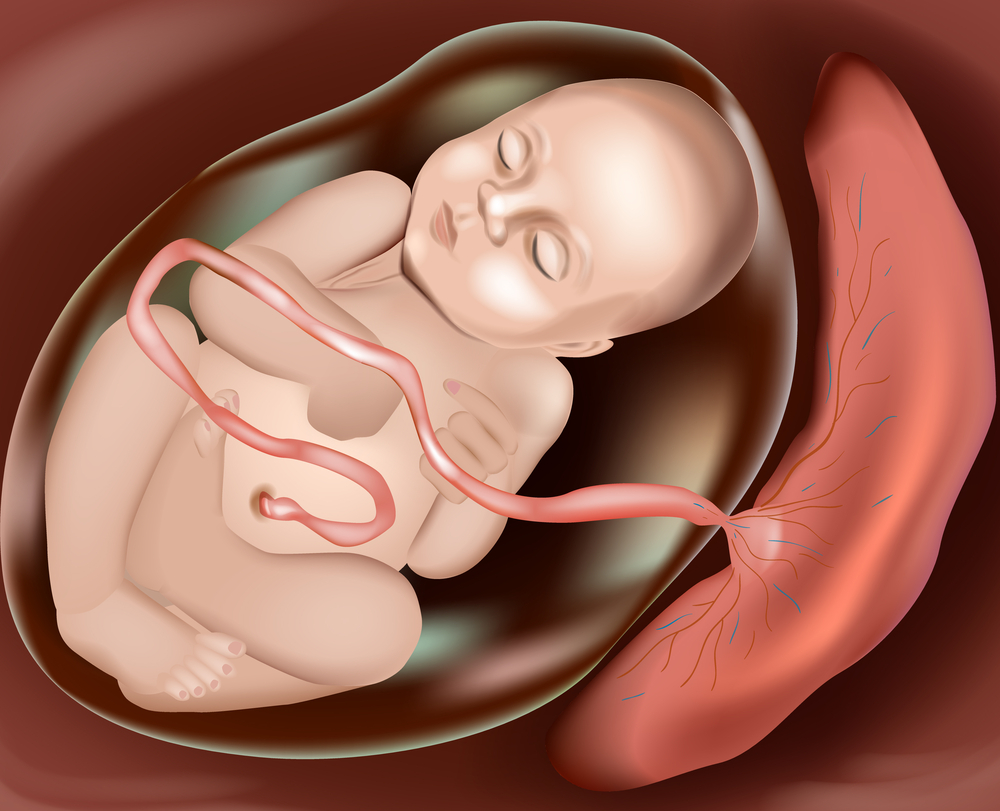
Низкое расположение плаценты — это патологическое состояние в акушерской практике, для которого характерно неправильное прикрепление детского места. Его областью локализации становится участок нижнего сегмента матки. Находится он на шесть сантиметров выше внутреннего зева.
Патология опасна отсутствием симптомов. Чтобы своевременно выставить диагноз, необходимо выполнить ультразвуковое сканирование. В худшем случае аномальное положение плаценты обнаруживается по уже возникшим осложнениям в виде признаков ее повреждения и отслойки.
Терапия проводится в амбулаторных условиях. Женщине рекомендуется придерживаться лечебно-охранительного режима, принимать назначенные врачом фармакологические средства. Низкое предлежание плаценты является показанием к оперативному родоразрешению методом кесарева сечения у 4 женщин из 10.
Причины возникновения
Причины низкой плацентации при беременности окончательно не установлены. Многочисленные исследования акушерской аномалии позволили предположить, что основу патогенеза составляют два ведущих звена:
- диффузная гиперплазия ворсинок, прорастающих из хориона для обеспечения максимальной площади контакта с кровью матери;
- отмирание края одной или нескольких структур децидуальной оболочки.
Чаще всего эти изменения могут быть обусловлены истончившимся средним слоем стенки матки (миометрий). Патологии предшествуют многочисленные аборты, выскабливания и другие гинекологические манипуляции. А также рубец на матке, сформировавшийся в результате операции методом кесарева сечения.
Факторы риска
Существует ряд факторов, наличие которых предопределяет развитие данной патологии. Она может быть спровоцирована:
- повышенной протеолитической активностью плодного яйца, что часто наблюдается при многоплодной беременности;
- тремя и более предшествующими родами;
- наличием любого заболевания органов мочеполовой системы с доброкачественным характером течения, например, миомы;
- функциональным или структурным дефектом строения матки, сформировавшимся во внутриутробном периоде;
- вредными привычками;
- подверженностью острого переживания стрессовых ситуаций;
- тяжелой физической работой;
- возрастом (у женщин от 30 лет патология встречается чаще);
- перенесенным ранее самопроизвольным прерыванием беременности;
- гинекологическими воспалительными заболеваниями и/или инфекциями.
Женщинам из группы риска требуется более тщательный медицинский контроль во время вынашивания беременности.
Классификация/виды низкого расположения плаценты
Низкое предлежание плаценты при беременности классифицируется с учетом взаимного расположения эмбриона и матки:
- По задней стенке. Исход при этом варианте наиболее благополучен. Плацента постепенно мигрирует в процессе роста матки. Это приводит к освобождению места для ребенка, поэтому вероятность естественных родов достаточно большая.
- По передней стенке. Возникает подобная аномалия редко, прогностически неблагоприятна. Вследствие увеличения размеров матки детское место смещается вверх, плацента же — вниз. Опасность кроется в потенциальном частичном либо полном перекрытии маточного отверстия. Существует высокий риск развития тяжелых осложнений, в том числе гипоксии плода.
Симптомы низкого расположения плаценты
Признаки предлежания плаценты, которая располагается ниже физиологического уровня, обычно отсутствуют на раннем этапе. Патология клинически себя ничем не проявляет, пациентка не жалуется на начавшее ухудшаться самочувствие. Только после развития осложнений возникают проблемы со здоровьем и матери, и малыша. Преждевременная отслойка характеризуется следующим образом:
- ноющими, давящими болезненными ощущениями в животе и нижней части спины;
- открытием кровотечений.
В клинической практике отмечены и случаи токсикоза на поздних сроках, который сопровождается расстройствами функций жизненно-важных систем. На кислородное голодание плода указывают его низкая двигательная активность, расстройства сердечной деятельности.

Возможны кровянистые выделения из половых путей. Если они обильные, отмечаются часто, то нельзя исключить появление анемии с ее неспецифической симптоматикой. Это общее недомогание, слабость, бледность кожи, головокружения, извращение вкуса и обоняния, кардиальные боли, негативные изменения кожи, ногтей, волос. Ведущий беременность врач сразу проводит комплексную противогипоксическую терапию.
Осложнения
Если плацента низко расположена при беременности, то с момента обнаружения аномалии состояние беременной тщательно контролируется. Иногда развивается целый ряд осложнений, в том числе представляющих угрозу для жизни:
- в результате давления растущим плодом на плаценту она отслаивается с развитием кровотечения;
- вокруг шеи или тела плода обвиваются одна или несколько петель пуповины;
- плацента полностью перекрывает выход из полости матки.
Только с помощью врачей подобных нарушений удается избежать или своевременно их ликвидировать.

Из-за низкой плацентации по задней стенке возникают сильные боли, выраженность которых повышается с увеличением размеров плода. Нижняя маточная часть не имеет большого количества кровеносных сосудов. Поэтому происходит недостаточное снабжение организма плода кислородом. Во 2 и 3 триместрах гипоксия может стать причиной задержки его внутриутробного развития, приводит к порокам сердечно-сосудистой и других систем жизнедеятельности.
Диагностика низкого расположения плаценты
То, что плацента низко расположена, устанавливается по результатам ультразвукового сканирования. Они максимально информативны, если исследование проводится при опорожненном мочевом пузыре. Если этим правилом подготовительного этапа пренебречь, то плацента будет оттеснена им ближе к отверстию матки. УЗИ бывает двух видов:
- трансвагинальное;
- трансабдоминальное.
Лучшие результаты дает сочетание этих вариантов ультразвукового сканирования. Женщине назначается комплексное лабораторное обследование крови:
- общий анализ;
- биохимия;
- коагулограмма.
Полученные данные позволяют заподозрить скрытое течение воспалительных патологий и инфекций.
Лечение низкого расположения плаценты
Терапевтическая тактика зависит от клинической ситуации. Пациенткам, у которых низко расположена плацента, необходима коррекция своего режима дня. Что рекомендуют гинекологи:
- полное исключение психоэмоциональных и физических нагрузок;
- абсолютный половой покой;
- отдых в лежачем положении с немного поднятыми ногами для усиления притока крови к тазовым органам.
Большая часть дня не должна проходить в постели, однако нежелательны длительные пешие прогулки, поездки на метро, автобусах, троллейбусах и др.
Прогноз
Прогноз благоприятный. У 7 женщин из 10 к завершению 3 триместра плацента возвращается в правильное положение. И обычно дети рождаются через естественные родовые пути. Если она не оказалась в более верхней позиции, то за счет своевременных диагностических и терапевтических мероприятий женщины успешно донашивают беременность и рожают здоровых малышей.
Профилактика низкого расположения плаценты
Соблюдение превентивных мер необходимо как на этапе планирования беременности, так и после зачатия:
- своевременная постановка на учет в женской консультации;
- посильные физические нагрузки до и после зачатия;
- исключение любых профессиональных вредностей;
- обращение за психотерапевтической помощью при частых стрессах;
- отказ от вредных привычек;
- сбалансированное правильное питание;
- выполнение рекомендаций курирующего врача, сдача необходимых анализов, регулярное проведение скрининговых исследований;
- исключение искусственного прерывания беременности.
Все гинекологические патологии должны быть диагностированы и пролечены на самых ранних этапах развития, так как на их фоне слизистая оболочка матки медленно, но упорно истончается.
Источники
- Митьков В.В., Медведев М.В. Клиническое руководство по ультразвуковой диагностике. II том. М.: Видар, 1996.
- Панина О.Б., Бугеренко Е.Ю., Сичинава Л.Г. Развитие эмбриона (плода) и оболочек плодного яйца в I триместре беременности по данным эхографии. Вестник Российской ассоциации акушеров-гинекологов 1998 г.
- Тимофеева И.В. Ведение беременности при аномальном расположении плаценты. Материалы всероссийской научно-практической конференции «Актуальные вопросы акушерства и гинекологии в постдипломном образовании врачей». Пермь; 2006.
- Милованов А.П. Патология системы мать - плацента - плод / А. П. Милованов. - М.: «Медицина». 1999.
- Moraitis A.A., Oliver-Williams C., Wood A.M., Fleming M. et al. Previous caesarean delivery and the risk of unexplained stillbirth: retrospective cohort study and meta-analysis // BJOG. 2015. Vol. 122. P. 1467-1474. doi: 10.1111/1471-0528.13461.
- Акушерство: национальное руководство. Под ред. Савельевой Г.М., Сухих Г.Т., Серова В.Н., Радзинского В.Н. 2016;1294-1301.
- Профилактика, лечение и алгоритм ведения при акушерских кровотечениях: клинические рекомендации. Российское общество акушеров-гинекологов. 2014;8-14.

Ответы на вопросы
Какие измерения выполняет врач при УЗИ-сканировании?
В ходе УЗИ-диагностики гинеколог должен визуализировать нижний плацентарный край. После сохранения изображения в передне-задней плоскости он измеряет расстояние между ним и внутренним зевом. Значение менее 7,0 см указывает на низкую плацентацию. Благодаря ультразвуковому сканированию выявляется точная локализация акушерской аномалии, толщина плаценты, разрастание ткани эндометрия за пределы полости матки. Одновременно оценивается маточно-плацентарный кровоток, что способствует своевременному обнаружению гипоксии, обвития, начавшейся отслойки.
По каким критериям врач оценивает возможность естественных родов?
Женщина может родить ребенка без хирургической помощи, если плацента находится выше 5 см от маточного зева. Также необходимыми условиями являются удовлетворительное состояние женщины, отсутствие проблем со здоровьем малыша, созревшая в должной мере шейка, наличие схваток. Кесарево сечение при низком расположении плаценты планируется заранее при наличии осложнений — угрозы слишком ранней отслойки, выраженного кислородного голодания плода.
Может ли низкая плацентация привести к неправильное расположение плода в матке?
Развитие событий по столь негативному сценарию возможно. Особенно когда акушерская аномалия возникла на ранних сроках беременности. В таких случаях риск неправильного предлежания увеличивается в 2 раза. В процессе внутриутробного развития ребенок свободно располагается в полости матки, не соприкасаясь с ее стенками и детским местом. При смещении последнего это не всегда возможно. Поэтому к родоразрешению фиксируется поперечное или тазовое предлежание плода.
Может ли врач назначить прием лекарственных препаратов?
Лечение фармакологическими средствами требуется только при обнаружении осложнений. Могут быть использованы препараты с обезболивающим, кровоостанавливающим, спазмолитическим действием, витаминно-минеральные комплексы, токолитики. По показаниям одновременно проводится эффективная и безопасная медикаментозная терапия патологий, на фоне которых и возникла акушерская аномалия. Препараты назначаются в минимально возможных дозах, дающих должный клинический ответ.
Что такое шеечная плацентация?
Это исключительно редкая патология, тем не менее, встречающаяся в акушерской практике. Участками развития плаценты при шеечной беременности являются перешеек и шейка матки. Именно эта форма низкой плацентации чревата наиболее высокой вероятностью открытия массивного кровотечения. К сожалению, единственная правильная тактика ведения пациентки с шеечной беременностью — хирургическое иссечение матки. Любая попытка удалить только плодное яйцо станет причиной профузного (очень сильного) кровотечения. Жизнь женщины окажется под угрозой.
Заболевания по направлению Гинеколог
Популярные статьи
Лицензии

Мы осуществляем деятельность на основании медицинских лицензий в соответствии с рекомендациями Минздрава





















































